Co je PGS, preimplantační genetický screening?
- PGS, preimplantační genetický screening, znamená odebrání jedné nebo více buněk z embrya pro oplodnění in vitro za účelem testování chromozomální normality.
- PGS prověřuje embryo na normální počet chromozomů
- Člověk má 23 párů chromozomů – celkem 46
- Mít chromozom navíc nebo chybějící chromozom způsobuje problémy
- Jedním z příkladů je Downův syndrom, který má chromozom číslo 21 navíc. Ten by měl být zjištěn pomocí PGS.
- PGS netestuje konkrétní onemocnění, jako je například cystická fibróza. Tento proces se označuje jako PGD (preimplantační genetická diagnostika).
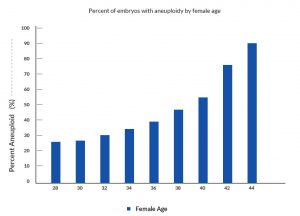
Mnoho lidských embryí je chromozomálně abnormálních
Několik studií prokázalo, že celkově je asi 50 % lidských preimplantačních embryí z IVF chromozomálně abnormálních. Míra abnormalit je výrazně ovlivněna věkem ženy, jak ukazuje následující graf. Chromozomy ve vajíčkách starších žen mají výrazně vyšší míru abnormalit.
Co dělat, když první pokus IVF selže
Problémy v minulosti se screeningem aneuploidií IVF embryí
IVF a PGS na aneuploidie (abnormální počet chromozomů) se na některých klinikách ve Spojených státech používá od poloviny 90. let 20. století. Studie však ukázaly, že provedení biopsie embrya 3. den a provedení genetické analýzy pomocí technologie FISH (fluorescenční in situ hybridizace) nevedlo ke zvýšení šance pacientky na úspěšný cyklus IVF.
S tímto přístupem byly spojeny 2 hlavní problémy.
Někdy po opakovaném neúspěchu implantace jakéhokoliv embrya při IVF ženy řeknou;
- Technologie FISH obvykle zkoumala pouze 5 chromozomů z 23. Proto by test FISH přehlédl mnoho chromozomálních abnormalit. To mělo za následek, že abnormální embrya byla přenesena poté, co screeningový test vyšel „normální“.
- Biopsie 3. den odebírala buňku (nebo 2 buňky) z 6 až 10 buněk embrya. To vyžadovalo vytvoření poměrně velkého otvoru v obalu embrya a následné odstranění značného procenta „biomasy“ tohoto embrya (jedna šestina až jedna desetina odstraněného embrya nebo více).
Nejnovější pokroky umožňují lepší úspěšnost IVF po screeningu aneuploidií
Pokroky v této oblasti vedly k využití zdokonalených genetických technologií, které umožňují vyhodnocení všech 23 párů chromozomů.
V současné době existují 4 technologie, které lze využít k posouzení normality všech 23 chromozomů:
- Sekvenování nové generace (NGS)
- Srovnávací genomová hybridizace (aCGH)
- Mikročipy s jednonukleotidovým polymorfismem (SNP)
- Quantitative real time polymerase chain reaction (qPCR)
Srovnávací genomová hybridizace (často označovaná jako CGH, nebo aCGH) je technologie mikroarray, která se nyní často používá místo starší a mnohem méně komplexní FISH. Při mikroarray CGH se porovnává skutečná DNA v embryu se známým normálním vzorkem DNA s využitím tisíců specifických genetických markerů. To poskytuje přesnější výsledky s mnohem menším počtem falešně normálních nebo falešně abnormálních výsledků.
Některé studie určily, že chybovost při použití technologie array CGH je asi 2 %. U metody FISH je chybovost přibližně 5-10 %. Kromě toho by mnoho dalších abnormálních embryí bylo pomocí FISH hlášeno jako normální, protože abnormalita byla na chromozomu, který nebyl součástí použitého panelu FISH.
Sekvenování nové generace (NGS) je novější technologie, která se zhruba od roku 2015 stále více využívá k testování embryí při IVF. Zdá se, že NGS lépe odhaluje menší segmentální změny ve srovnání s aCGH. Předpokládá se, že je také lepší v detekci částečných aneuploidií a malých nebalancovaných translokací. Mozaicismus bude pravděpodobně s větší pravděpodobností odhalen pomocí sekvenování nové generace.
Zlepšení technik biopsie embryí
Biopsie trofektodermu se provádí ve stadiu blastocysty 5. a 6. den. V tomto stadiu je v embryu přítomno mnohem více buněk. To umožňuje odebrat více buněk z trofektodermu (předchůdce placenty). Buňky vnitřní hmoty (předchůdci plodu) mohou být při biopsii ponechány neporušené.
Při biopsii trofektodermu se pro genetické vyšetření odstřihne asi 5 buněk. Tím se embryo výrazně neoslabí, protože v této fázi má asi 70-150 buněk.
Kombinace těchto dvou modifikací (pokročilá genetika a biopsie trofektodermu) vedla k výraznému zlepšení úspěšnosti otěhotnění u pacientek, které chtějí využít PGS při léčbě IVF.
Některé kliniky v USA používají biopsii trofektodermu a novější genetické technologie k vyšetření embryí u některých pacientek při IVF. Výsledky pozorované v některých programech IVF (včetně našeho) jsou velmi slibné.
- U pacientek, u kterých je prováděna biopsie trofektodermu ve stádiu blastocysty s následným zmrazením jejich embryí, pozorujeme podstatně lepší průběžný počet těhotenství.
- Cyklus se zmraženým rozmraženým transferem se provádí po obdržení výsledků chromozomální analýzy
Problémy s receptivitou dělohy
Existují zajímavé spekulace, že děložní sliznice by mohla být méně receptivní během stimulovaného cyklu ve srovnání s kontrolovaným nebo „umělým“ cyklem výměny embryí.
- Někteří lékaři zabývající se léčbou neplodnosti se domnívají, že přenos embryí v řízeném cyklu (s použitím zmrazených embryí) přináší vyšší míru otěhotnění než v cyklu „čerstvém“
- Toto zatím nebylo pečlivě prozkoumáno pomocí více kontrolovaných klinických studií
- Zlepšená úspěšnost pozorovaná po biopsii blastocysty a komplexní chromozomální analýze je způsobena především přínosem přenosu chromozomálně normálních embryí
- U některých žen existuje určitý další přínos plynoucí z přenosu embrya (embryí) ve zmrazeném rozmrazeném cyklu namísto stimulovaného cyklu
Kterým párům bychom měli nabízet screening aneuploidií?
- Tato otázka se v současné době v oblasti reprodukční medicíny stále vyvíjí
- Někteří potenciální kandidáti by mohli být:
- Ženy starší (asi) 35 let, které podstupují IVF
- Pacienti v jakémkoli věku, u nichž selhalo několik cyklů IVF. Chtějí znát odpovědi na to, proč se jim nedaří. Chtějí také vědět, co mají dělat, aby zvýšily své šance mít dítě. PGS někdy poskytuje odpovědi.
- PGS může také poskytnout „vyřazení“ abnormálních embryí. Například pokud je jedno embryo ze 6 chromozomálně normální a 5 ze 6 je abnormálních – přeneseme jedno normální embryo a měli bychom mít velmi dobrou šanci na dítě.
- Páry s opakovanými potraty
- Každý, kdo chce využít tuto technologii k vyšetření svých embryí s cílem přenést jedno, které je testováno jako chromozomálně normální – a má tedy vysokou šanci na uhnízdění a vznik dítěte
Cena PGD – PGS
Další otázkou je cena. Náklady na PGD se v USA pohybují kolem 3000-9000 dolarů plus všechny další související náklady na IVF. S PGD jsou spojeny náklady na samotný postup biopsie embrya a také náklady na genetickou laboratoř, která provádí chromozomální analýzu buněk.
- Pro provedení PGD je třeba nejprve provést IVF (a zaplatit za něj) standardní náklady na IVF
- Poté jsou zde náklady na biopsii a genetickou analýzu buněk
- Tamtéž. mohou být další poplatky za cyklus transferu zmrazených embryí, který se provádí po obdržení výsledků genetiky
Náklady na PGD v našem centru
Které jsou nejlepší kliniky PGD?
Všeobecně platí, že nejlepší kliniky pro PGD nebo PGS budou kliniky s nejlepší úspěšností IVF. Rozhodující je mít vynikající kultivační systém, aby bylo možné získat maximální počet kvalitních blastocyst pro biopsii.
Také dovednosti, které vedou k vysoké úspěšnosti IVF, jsou tytéž dovednosti, které usnadňují provádění kultivace blastocyst, biopsie trofektodermu, vitrifikace (zmrazení) blastocyst a úspěšných cyklů transferu zmrazených rozmražených buněk.
- Podívejte se na stránky CDC a SART a najděte ve svém okolí kliniku IVF s dobrým objemem případů a vysokou úspěšností.
- Ujistěte se, že provádějí biopsie trofektodermu
- Nebo prostě přijďte na naši kliniku pro IVF a PGD
.