Syndrom neklidných nohou (RLS) je jednou z nejčastějších neurologických poruch, jejíž prevalence se v běžné populaci odhaduje na 2 až 10 %.1 Nepříjemný pocit lokalizovaný především v dolních končetinách, který se zhoršuje nebo objevuje večer nebo v noci během odpočinku a zlepšuje se nebo mizí při pohybu, je základním příznakem nutným pro klinickou diagnózu RLS.2 Periodické pohyby končetin (PLM) během bdění nebo spánku se vyskytují u více než 80 % pacientů s RLS.3 RLS je obvykle spojen s nespavostí a někdy s denní spavostí.4 Několik studií, které byly často retrospektivní a využívaly především dotazníky, ale ne podrobné psychiatrické hodnocení, prokázalo u pacientů s RLS zvýšený výskyt úzkosti, deprese a somatoformních poruch.5,6 Psychiatrické komorbidity u RLS představují v klinické praxi dva náročné problémy: zaprvé, psychiatrická komorbidita může komplikovat diagnózu RLS, která je založena na subjektivních zprávách a vyžaduje pečlivé rozpoznání tzv. mimických stavů RLS, a zadruhé, většina antidepresiv a neuroleptik zhoršuje příznaky RLS, což může představovat výzvu pro léčbu.7,8 Agonisté dopaminu, kteří představují léčbu první volby RLS, však mohou mít antidepresivní vlastnosti. Omezené údaje z nedávných studií s agonisty dopaminu naznačují zlepšení (mírných) depresivních příznaků u pacientů s RLS, kteří zároveň trpěli depresí nebo úzkostnými poruchami.9
Tato studie si kladla za cíl zjistit typ a četnost psychiatrických komorbidit u pacientů s RLS a charakterizovat pacienty s RLS s psychiatrickými poruchami a bez nich.
Metody
Pacienti ve věku 18-65 let, kteří splňovali všechna základní diagnostická kritéria pro RLS2 , byli postupně zařazeni do prospektivní observační studie. V místních novinách bylo umístěno oznámení, které mělo pomoci s náborem. Do této studie byli zařazeni pouze lékově naivní pacienti, kteří byli postiženi idiopatickou formou RLS a neměli žádnou předchozí léčbu RLS ani jinou farmakologickou léčbu. Jedinci, kteří trpěli symptomatickou formou RLS nebo jakoukoli jinou neurologickou, lékařskou či jinou poruchou spánku, byli z této studie vyloučeni. Aby mohl být pacient zařazen do studie, muselo být neurologické vyšetření bez pozoruhodností. U všech pacientů byly provedeny běžné krevní testy (včetně hormonu stimulujícího štítnou žlázu, feritinu a vitaminu B12) a analýza PLM. Diagnózu RLS posuzovali vyškolení neurologové, kteří jsou odborníky na poruchy spánku (U.K. a C.L.A.B.). Podrobné psychiatrické hodnocení bylo založeno na počítačem podporovaném osobním pohovoru s použitím Composite International Interview10 (CIDI/DIA-X) pro DSM-IV a bylo provedeno vyškolenými psychology (A.S. a S.T.). Další hodnocení zahrnovalo dotazníky týkající se závažnosti RLS (International Restless Legs Syndrome Study Group Rating Scale , celkové skóre 0-40)11 , kvality života (12-Item Short Form Health Survey ) a denní spavosti (Epworth Sleepiness Scale ). K měření PLM jsme použili monitorovací systém Actiwatch (Cambridge Neuro-Technology Ltd., Cambridge, UK).12 Actiwatch má vysokou citlivost a specifičnost pro detekci PLM. Představuje pohodlnou a cenově výhodnou alternativu k polysomnografii. Měření na aktigrafu byla získána z obou nohou během tří po sobě jdoucích nocí u pacienta doma. Při analýze byla brána v úvahu pouze období, kdy pacient ležel v posteli při zhasnutém světle. PLM byly analyzovány automaticky a kontrolovány vizuálně. Období se zřetelnými artefakty byla z analýzy vyloučena. Index PLM byl vypočítán jako počet PLM za hodinu noci pomocí standardních skórovacích kritérií.13 Index PLM ze všech tří nocí a z obou nohou byl poté zprůměrován.
Tato studie byla provedena v souladu se správnou klinickou praxí a byla schválena místní etickou komisí. Všichni pacienti poskytli písemný informovaný souhlas.
Výsledky
Postup při zařazení do studie je znázorněn na obrázku 1. Do studie bylo zařazeno 49 pacientů (34 žen a 15 mužů). Průměrný věk byl 49,9±11,3 let (rozmezí=24-65 let) a průměrné skóre IRLS bylo 17±8. Průměrný index PLM byl 23,6±21,6 (N=48); údaje PLM od jednoho pacienta nemohly být pro analýzu zahrnuty z důvodu technických problémů. Nebyly zjištěny žádné statisticky významné rozdíly ve věku, pohlaví, skóre IRLS ani v laboratorních údajích (tabulka 1).

OBRÁZEK 1. Věk a pohlaví pacientů. Proces zařazení do studie
aCIDI/DIA-X, Composite International Interview; PLM, periodic limb movement; RLS, restless legs syndrome.
U 19 ze 49 pacientů (39 %) byla podle CIDI/DIAX identifikována psychiatrická diagnóza. Čtrnáct pacientů mělo jednu psychiatrickou diagnózu, pět pacientů mělo více než jednu diagnózu. Devět pacientů (18,3 %) mělo somatoformní poruchu, osm pacientů (16,3 %) depresivní poruchu a šest pacientů (12,2 %) úzkostnou poruchu. Dva pacienti (4,1 %) splňovali kritéria pro posttraumatickou stresovou poruchu; jeden pacient měl poruchu příjmu potravy. Podle anamnézy pacientů předcházel RLS depresi u 75 % pacientů, zatímco úzkostné a/nebo panické poruchy se objevily před příznaky RLS u 83 % pacientů. Pacienti s vyšší závažností onemocnění (skóre IRLS ≥ 20) měli častěji psychiatrickou komorbiditu (10 ze 17 oproti 9 z 32; p=0,037). Pacienti s jakoukoli psychiatrickou komorbiditou měli méně PLM. U pacientů s RLS bez psychiatrické komorbidity se PLM (index >5) vyskytovaly u 28 z 29 (97 %), resp. 18 z 29 (62 %), pokud byl index PLM >15 za hodinu. Naproti tomu mezi pacienty s RLS trpícími komorbidní psychiatrickou poruchou mělo index PLM >5 pouze 10 z 18 (55,6 %) a index PLM >15 pouze 6 z 18 (33,3 %). Porovnání skupin (RLS versus RLS plus psychiatrická komorbidita) s indexem PLM >15 bylo statisticky významné (p=0,052) (obrázek 2).
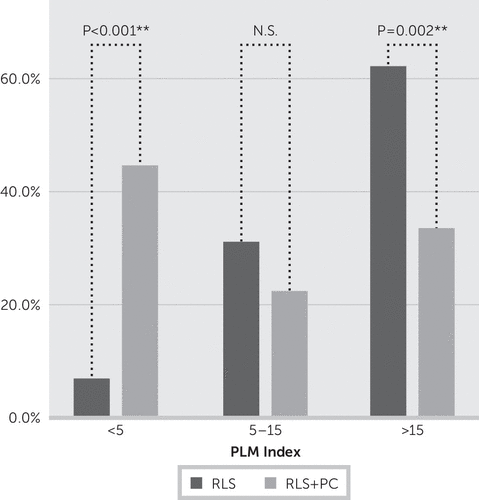
OBRÁZEK 2. Porovnání skupin (RLS versus RLS plus psychiatrická komorbidita) s indexem PLM >15 bylo statisticky významné (p=0,052). Index PLM u pacientů s RLS versus pacienti s RLS plus psychiatrická komorbidita podle kategorií indexu PLMa
a PC, psychiatrická komorbidita; PLM, periodické pohyby končetin; RLS, syndrom neklidných nohou.
Kvalita života byla horší u pacientů s psychiatrickou komorbiditou (17 versus 30 bodů na SF-12, p=0,001).
Nebyly zjištěny žádné rozdíly ve výsledcích krevní analýzy u pacientů s psychiatrickou komorbiditou a bez ní (tabulka 1).
Diskuse
Tato prospektivní studie využívající podrobné psychiatrické hodnocení potvrzuje předchozí zprávy poukazující na častý výskyt psychiatrických komorbidit, zejména afektivních poruch, u pacientů s RLS.5,6 Zajímavé je, že RLS obvykle předcházel depresi, a proto by mohl být považován za rizikový faktor deprese. Nedávné epidemiologické studie podporují naše údaje14 a poukazují na obousměrný vztah mezi RLS a depresí.
PLM je důležitým přidruženým znakem pro diagnózu RLS, vyskytuje se u více než 80 % pacientů. Existují rozdílné výsledky ohledně vztahu mezi skóre IRLS a indexem PLM.15 V našem souboru mělo 78 % pacientů s RLS (38 ze 49) PLM. Většina pacientů bez PLM (10 z 11, 91 %) měla psychiatrickou komorbiditu. Vezmeme-li v úvahu, že tito pacienti popisovali těžší závažnost onemocnění (skóre IRLS), mohlo by se jednat o matoucí faktor ve studiích RLS vysvětlující chybějící korelaci mezi IRLS a indexem PLM.
Jedním z možných vysvětlení nižšího počtu PLM u pacientů s RLS s psychiatrickou komorbiditou je odlišná spánková architektura. U RLS se PLM vyskytují především v non-REM (NREM) spánku a v první části noci (první spánkový cyklus). Deprese je spojena s krátkou latencí spánku REM. U pacientů s RLS s psychiatrickou komorbiditou pacienti rychle vstupují do spánku REM, a proto tráví méně času ve spánku NREM a v důsledku toho mají méně PLM.
Pro lepší rozlišení a léčbu pacientů s RLS je v zásadě nutné podrobné psychiatrické vyšetření a identifikace psychiatrické komorbidity. Index PLM se zdá být užitečný pro odlišení RLS od RLS s psychiatrickou komorbiditou. Naše studie podporuje potřebu provádět analýzu PLM u pacientů s RLS a posiluje koncept „RLS-like“ fenotypu, který se liší od RLS-PLM a je charakterizován komorbidními psychiatrickými poruchami bez PLM nebo s malým počtem PLM, ale se subjektivním popisem závažné zátěže onemocnění.
Mezi omezení této studie patří její malá velikost vzorku a z toho vyplývající nedostatečná statistická síla. K potvrzení výsledků naší studie a k provedení další (podskupinové) analýzy vztahů mezi věkem a pohlavím a klinického průběhu obou onemocnění jsou zapotřebí větší studie.
Doktoři Kallweit a Werth se na této práci podíleli rovným dílem.
Autoři neuvádějí žádné finanční vztahy s komerčními zájmy.
1 Ohayon MM, O’Hara R, Vitiello MV: Epidemiologie syndromu neklidných nohou: syntéza literatury. Sleep Med Rev 2012; 16:283-295Crossref, Medline, Google Scholar
2 Allen RP, Picchietti DL, Garcia-Borreguero D a další: International Restless Legs Syndrome Study Group (Mezinárodní studijní skupina pro syndrom neklidných nohou): Diagnostická kritéria syndromu neklidných nohou/Willis-Ekbomovy choroby: aktualizovaná konsenzuální kritéria International Restless Legs Syndrome Study Group (IRLSSG) – historie, zdůvodnění, popis a význam. Sleep Med 2014; 15:860-873Crossref, Medline, Google Scholar
3 Fulda S, Wetter TC: Is daytime sleepiness a neglected problem in patients with restless legs syndrome? Mov Disord 2007; 22(Suppl 18):S409-S413Crossref, Medline, Google Scholar
4 Kallweit U, Khatami R, Pizza F, et al.: Dopaminergní léčba u idiopatického syndromu neklidných nohou: vliv na subjektivní ospalost. Clin Neuropharmacol 2010; 33:276-278Crossref, Medline, Google Scholar
5 Winkelmann J, Prager M, Lieb R, et al.: „Anxietas tibiarum“. Deprese a úzkostné poruchy u pacientů se syndromem neklidných nohou. J Neurol 2005; 252:67-71Crossref, Medline, Google Scholar
6 Lee HB, Hening WA, Allen RP, et al.: Syndrom neklidných nohou je spojen s velkou depresivní poruchou a panickou poruchou podle DSM-IV v komunitě. J Neuropsychiatry Clin Neurosci 2008; 20:101-105Odkaz, Google Scholar
7 Chopra A, Pendergrass DS, Bostwick JM: Mirtazapinem indukované zhoršení syndromu neklidných nohou (RLS) a ropinirolem indukovaná psychóza: výzvy v léčbě deprese u RLS. Psychosomatics 2011; 52:92-94Crossref, Medline, Google Scholar
8 Page RL 2nd, Ruscin JM, Bainbridge JL a kol: Syndrom neklidných nohou vyvolaný escitalopramem: kazuistika a přehled literatury. Pharmacotherapy 2008; 28:271-280Crossref, Medline, Google Scholar
9 Benes H, Mattern W, Peglau I a kol: Ropinirol zlepšuje depresivní příznaky a závažnost syndromu neklidných nohou u pacientů s RLS: multicentrická, randomizovaná, placebem kontrolovaná studie. J Neurol 2011; 258:1046-1054Crossref, Medline, Google Scholar
10 Kessler RC, Ustün TB: The World Mental Health (WMH) Survey Initiative Version of the World Health Organization (WHO) Composite International Diagnostic Interview (CIDI). Int J Methods Psychiatr Res 2004; 13:93-121Crossref, Medline, Google Scholar
11 Walters AS, LeBrocq C, Dhar A, et al: International Restless Legs Syndrome Study Group (Mezinárodní studijní skupina pro syndrom neklidných nohou): Validation of the International Restless Legs Syndrome Study Group rating scale for restless legs syndrome (Validace hodnotící škály Mezinárodní skupiny pro syndrom neklidných nohou). Sleep Med 2003; 4:121-132Crossref, Medline, Google Scholar
12 King MA, Jaffre MO, Morrish E, et al.: Validace nového aktigrafického systému pro měření periodických pohybů nohou ve spánku. Sleep Med 2005; 6:507-513Crossref, Medline, Google Scholar
13 Zucconi M, Ferri R, Allen R a kol: International Restless Legs Syndrome Study Group (IRLSSG): Oficiální standardy Světové asociace spánkové medicíny (WASM) pro záznam a skórování periodických pohybů nohou ve spánku (PLMS) a bdění (PLMW) vypracované ve spolupráci s pracovní skupinou International Restless Legs Syndrome Study Group (IRLSSG). Sleep Med 2006; 7:175-183Crossref, Medline, Google Scholar
14 Szentkiralyi A, Völzke H, Hoffmann W, et al.: Vztah mezi depresivními příznaky a syndromem neklidných nohou ve dvou prospektivních kohortových studiích. Psychosom Med 2013; 75:359-365Crossref, Medline, Google Scholar
15 Hornyak M, Hundemer HP, Quail D, et al.: Vztah periodických pohybů nohou a závažnosti syndromu neklidných nohou: studie u neléčených a léčených pacientů. Clin Neurophysiol 2007; 118:1532-1537Crossref, Medline, Google Scholar
.