US Pharm.2008;33(11):Epub.
Kvindelig seksuel dysfunktion (FSD) er en meget udbredt lidelse, der påvirker kvinders livskvalitet i hele levetiden og i hele verden. I USA oplever næsten 43 % af kvinderne under 60 år ifølge resultaterne af National Health and Social Life Survey en eller anden form for seksuel dysfunktion.1 Forstyrrelser i den seksuelle funktion er kendt for at stige med alderen efter overgangsalderen. Ca. 52,4 % af de naturligt menopausale kvinder – anslået 16 millioner kvinder på 50 år og derover – vil sandsynligvis blive påvirket af lav seksuel lyst og symptomer på FSD.2 Andre medicinske comorbiditeter, der kan være involveret, omfatter diabetes, hypertension, hjerte-kar-sygdomme, kræft, kirurgiske indgreb (især bækkenbundskirurgi) og brug af visse lægemidler.3 En fuldstændig forståelse af kontinuummet af FSD’s manifestationer er afgørende for at forstå funktionerne af de forskellige behandlingsmuligheder, som farmaceuter kan anbefale patienter med denne komplekse tilstand.
Klassifikation af kvindelige seksuelle lidelser
I henhold til American Foundation for Urologic Disease og American Psychiatric Association kan kvindelige seksuelle lidelser kategoriseres i fire brede klassifikationer: lidelser af nedsat lyst og seksuel aversion, ophidselse, orgasme og seksuel smerte, der resulterer i personlig lidelse.4,5 Vedvarende fravær af seksuelle ideer, fantasi og modtagelighed eller undgåelse af seksuel aktivitet helt og holdent, karakteriserer lidelser af nedsat lyst og seksuel aversion. Manglende evne til at opnå eller opretholde seksuel ophidselse (symptomer som f.eks. nedsat eller manglende vaginal smøring, fornemmelse og afslapning af vaginalmuskulaturen) er forbundet med forstyrrelser af seksuel ophidselse. Tilbagevendende eller vedvarende forsinkelse af eller manglende evne til at opnå orgasme på trods af tilstrækkelig stimulering definerer orgasmesygdomme. Dyspareuni (smerter i kønsorganerne i forbindelse med samleje) og vaginisme (ufrivillige muskelkramper i skeden, der hindrer penetration) er kendetegnende for seksuelle smerteforstyrrelser hos nogle kvinder. Det er vigtigt, at disse manifestationer af FSD kan tilskrives forskellige psykologiske, fysiske og medicinske årsager, som skal identificeres, før en effektiv behandling kan finde sted.
Orsager til FSD
Etiologien til FSD er multifaktoriel. Generel fysisk og mental status; tidligere seksuelle erfaringer; stressniveau, uddannelse og beskæftigelse; socioøkonomisk status; kulturel og etnisk identitet; forholdsdynamik; og en partners tilstedeværelse og helbredstilstand bidrager alle til en kvindes seksuelle identitet og definerer sædvanlig seksuel adfærd. En forkortet liste over faktorer, der er forbundet med hver af de forskellige typer af FSD, findes i TABEL 1.6,20
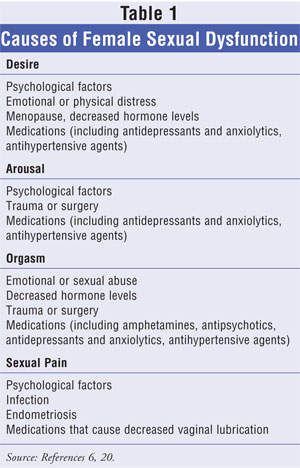
Psykologiske faktorer relateret til følelsesmæssige eller relationelle problemer; depression og brug af antidepressiva; og dårligt selvværd og dårlig selvopfattelse er de mest udbredte, og ofte de mest vanskelige at behandle, årsager til FSD.6,7 Disse psykogene udløsende faktorer kan være forbundet med enhver af manifestationerne af FSD. Desuden kan psykiatrisk sygdom og bivirkninger af antipsykotisk medicin undertiden manifestere sig som symptomer på FSD.
En kvindes krop er underlagt hormonelle påvirkninger og ubalancer gennem hele livet, som påvirker hendes seksuelle fysiologi, især graviditet og overgangsalder. Mens graviditet i sig selv generelt er forbundet med en nedsat interesse for sex, rapporterer 23 % til 57 % af kvinderne om nedsat libido tre måneder efter fødslen, og næsten 40 % rapporterer om dette efter seks måneder.8,9 Kvinder, der ammer, rapporterer ofte om øget vaginal tørhed sekundært til nedsat østrogenproduktion i denne periode, og dyspareuni kan være forbundet med selve den naturlige fødselsproces.10 Når en kvindes krop går over i overgangsalderen, er ophør af østrogenproduktionen fra æggestokkene forbundet med urogenital atrofi og nedsat seksuel respons.11 Disse fysiske ændringer ledsages ofte af vasomotoriske symptomer, humørsvingninger, følelsesmæssig labilitet og nedsat følelse af velvære, hvilket har en negativ indvirkning på den seksuelle funktion og livskvalitet.12
Vaskulære sygdomme som diabetes, hypertension, hyperlipidæmi, nyresygdom, åreforkalkning og traumatisk skade er forbundet med nedsat vaginal og klitorisblodgennemstrømning og nedsat seksuel funktion.13,14 Rygning er forbundet med nedsat genital blodgennemstrømning hos både mænd og kvinder.15 Seksuel dysfunktion er en almindelig manifestation hos kvinder, der lider af urologiske infektioner og tilstande som f.eks. interstitiel cystitis, urininkontinens, blæretømningsforstyrrelser, seksuelt overførte sygdomme og bækkenbetændelsessygdomme.16 Fysiologiske lidelser i skeden og livmoderen som f.eks. vaginale sprækker og endometriose er forbundet med seksuelle smerteforstyrrelser.17 Bækkenkirurgi, sygdomme i centralnervesystemet og rygmarvsskader forårsager autonome nervedysfunktioner og er blevet forbundet med lidelser i forbindelse med ophidselse og orgasme.18,19
Numre af lægemidler er blevet identificeret som årsag til seksuel dysfunktion. Nogle af de mest almindelige sådanne midler er anført i TABEL 2.20 Oplysninger fra kvindelige patienter, der oplever seksuelle bivirkninger i forbindelse med medicinering, er sparsomme og er ofte baseret på caserapporter og anekdotisk dokumentation. Endvidere kan man ikke skelne mellem underliggende sygdomsmanifestation og progression og en negativ konsekvens af lægemiddelbehandlingen, som det er tilfældet med antihypertensive midler og koronararteriesygdom.

Nonfarmakologiske interventioner
På nuværende tidspunkt findes der ingen behandlingsretningslinjer eller konsensusudtalelser, der dikterer behandlingen af kvinder med FSD. På grund af de mange forskellige årsagsfaktorer, der er forbundet med symptomer på FSD, er ændring af livsstil, behandling af fysiske og psykologiske årsager og ændring af adfærdsvaner i forbindelse med sex de foretrukne første skridt i behandlingen af FSD, som kan resultere i en omvendelse af symptomerne, hvis de behandles på passende vis. Ophør med rygning og alkohol, ændring af kosten, indarbejdelse af stressreducerende teknikker, rutinemæssig fysisk træning og behandling af medicinske tilstande som diabetes og hypertension, der kan prædisponere kvinder til FSD, er væsentlige livsstilsændringer, som er blevet rapporteret til at forbedre kvinders seksuelle funktion.21,22 Identifikation og ophør af medicinering relateret til symptomatiske klager kan være berettiget, hvis der findes terapeutiske alternativer. Afhængigt af årsagen til og symptomerne på en kvindes seksuelle dysfunktion kan fysiske ændringer i forbindelse med samleje – herunder brug af vibratorer eller elektriske stimuleringsapparater, smøremidler, øvelser til styrkelse af bækkenbunden og variation af den seksuelle stilling – være med til at øge tilfredsheden.23,24 Betydelige forbedringer i ophidselse, fornemmelse, orgasme og generel seksuel nydelse er blevet rapporteret af kvinder med fysiologiske ophidselsesforstyrrelser forårsaget af utilstrækkelig blodgennemstrømning til kønsorganerne, som har anvendt Eros Clitoral Therapy Device, et ikke-farmakologisk vakuumapparat til klitorisstimulering.25,26 Psykoterapi og rådgivning af en sexterapeut er særlig vigtig for kvinder, hvis dysfunktion er relateret til forholdskonflikter, tidligere seksuelle oplevelser, følelsesmæssige problemer, angst eller depression.27 I et klinisk forsøg designet til at vurdere effektiviteten af et kognitivt adfærdsmodifikationsprogram hos FSD-patienter, rapporterede kvinderne forbedrede holdninger, oplevede større seksuel nydelse og var mindre tilbøjelige til at rapportere seksuel dysfunktion efter terapi.28 På grund af de mange, komplekse og ofte sameksisterende faktorer, der er forbundet med symptomer på seksuel dysfunktion hos kvinder, kombineres ikkefarmakologiske og farmakologiske interventioner almindeligvis for at optimere det terapeutiske resultat.
Pharmakologiske interventioner
Historisk set har kvinder med FSD været begrænset til at være afhængige af hormonerstatningsterapi og vaginale smøremidler for at forbedre den seksuelle funktionalitet. For nylig er lægemidler, der med succes er blevet anvendt til behandling af erektil dysfunktion hos mænd, herunder sildenafil og alprostadil, blevet undersøgt hos kvinder.29,30 Den kliniske effekt af disse midler er generelt ringe, selv om de undertiden anvendes uden for etiketten. Indtil for nylig var der ingen FDA-godkendte lægemidler, der var angivet til behandling af seksuel dysfunktion hos kvinder. I april 2007 udvidede FDA indikationerne for syntetiske konjugerede østrogener, B(Enjuvia) til også at omfatte behandling af moderat til svær vaginal tørhed, dyspareunia og vulva- og vaginal atrofi i forbindelse med overgangsalderen.31 Nyere midler, der er rettet mod neurotransmitterne dopamin, serotonin og melanocortin – det neuropeptid, der er ansvarlig for fysiologisk seksuel respons hos mænd og kvinder – undersøges i øjeblikket i kliniske forsøg.32 En sammenligning af midler, der anvendes til behandling af de forskellige lidelser i forbindelse med FSD, findes i TABEL 3.
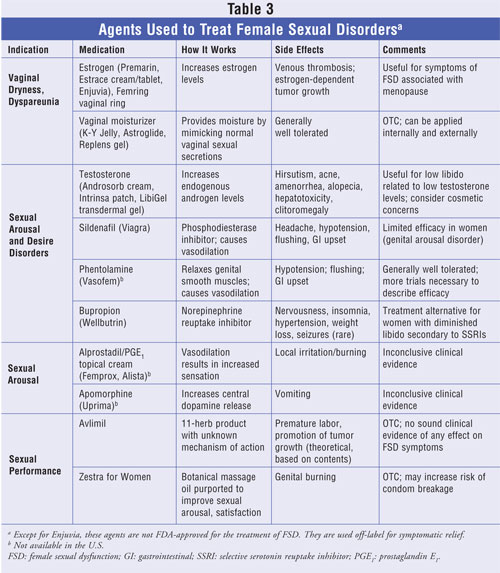
Hormonel tilskudsterapi med enten østrogen eller testosteron er blevet anvendt til at genopbygge nedsatte niveauer, der menes at være forbundet med seksuel dysfunktion, især hos perimenopausale og postmenopausale kvinder.33 Østrogenerstatningsterapi (ERT) er forbundet med betydelige forbedringer i seksuel lyst, orgasme, symptomer på dyspareunia og vaginal tørhed. Ud over at forbedre vaginale symptomer lindres vasomotoriske symptomer, herunder hedeture, også af denne terapeutiske modalitet.34,35 På trods af den velbeskrevne effekt er ERT generelt ikke indiceret til kvinder, hvis symptomer ikke er relateret til vaginal eller vasomotorisk dysfunktion. De risici, der er forbundet med ERT, herunder venetrombose, er velkendte. Da androgenniveauerne også falder med alderen, kan kvinder, der rapporterer nedsat seksuel lyst og tilfredshed – symptomer relateret til testosteronmangel eller lave serumtestosteronniveauer – have gavn af testosteronsubstitutionsbehandling, selv om nyere resultater tyder på, at der ikke er noget bevis for, at lave serumtestosteronniveauer faktisk er forbundet med seksuel dysfunktion.36-38 Langtidseffekt og sikkerhedsdata for testosteronsubstitutionsbehandling er ukendt. Østrogen-testosteron-kombinationsprodukter, herunder esterificerede østrogener og methyltestosteron (Estratest; Estratest HS), er også blevet anvendt og er godkendt til menopausale symptomer, der ikke er afhjulpet af østrogentilskud alene; de kan også anvendes uden for etiketten til visse lidelser med seksuel dysfunktion.
Vasoaktive lægemidler, især fosfodiesterasehæmmere, har vakt stor opmærksomhed i forbindelse med seksuel dysfunktion hos mænd. Hos kvinder virker sildenafil ved at nedsætte metabolismen af cyklisk guanosinmonofosfat, hvilket resulterer i nitrogenoxid-medieret vasodilatation og afslapning af de glatte vaginale muskler og klitoris. Data fra kliniske forsøg med præmenopausale og postmenopausale kvinder er modstridende, idet yngre kvinder oplever forbedringer i ophidselse, orgasme, seksuel fantasi og aktivitet, mens ældre kvinder oplever minimale, ikke-signifikante forbedringer i tilfredshed og generel seksuel funktion.39,40 Phentolamin, en alfa-adrenerge receptorantagonist med vasodilaterende egenskaber, rapporteres at øge ophidselse og forbedre vaginal smøring.41,42 Orale tabletter og topiske opløsninger er ikke tilgængelige i USA.
For kvinder, hvis seksuelle dysfunktion er relateret til brug af antidepressiva, kan skift til bupropion – et middel, der udøver sine virkninger ved at blokere genoptagelsen af noradrenalin og dopamin – give lindring. Bupropion er blevet undersøgt til behandling af selektiv serotonin-genoptagelseshæmmer-induceret seksuel dysfunktion og er blevet forbundet med en statistisk signifikant forbedring af ophidselse og seksuel tilfredsstillelse.43,44 Apomorfin, en korttidsvirkende, ikke-selektiv dopaminagonist, blev undersøgt som en sublingual tablet til behandling af FSD. Midlet var forbundet med forbedret klitorisblodgennemstrømning, ophidselse, smøring og orgasme i et lille klinisk forsøg; dets anvendelighed er dog begrænset af dosisbegrænsende kvalme, opkastning og svimmelhed.45,46
Alprostadil, en prostaglandinanalog, der fås i injicerbar form til brug hos mænd med erektil dysfunktion, er blevet undersøgt som en topisk genitalcreme til seksuel ophidselsesforstyrrelse hos kvinder. På trods af blandede kliniske forsøgsresultater er midlet generelt godt tolereret. Det er forbundet med forbigående lokal irritation.30
Konklusion
Sexuel dysfunktion påvirker millioner af kvinder i USA og på verdensplan. Farmaceuter kan hjælpe med at opbygge et arbejdsforhold til kvindelige patienter, der lider af denne lidelse, ved at åbne op for kommunikation, som kan være vanskelig for dem at indlede. Farmaceuter kan også spille en vigtig rolle i at uddanne patienterne om ikke-farmakologiske og farmakologiske interventioner for FSD.
1. Laumann EO, Paik A, Rosen RC. Seksuel dysfunktion i USA: prævalens og prædiktorer. JAMA. 1999;281:537-544.
2. West SL, D’Aloisio AA, Agans RP, et al. Prævalens af lav seksuel lyst og hypoaktiv seksuel lystforstyrrelse i et nationalt repræsentativt udsnit af amerikanske kvinder. Arch Intern Med. 2008;168:1441-1449.
3. Modelska K, Milian ML. Behandling af kvindelig seksuel dysfunktion hos postmenopausale kvinder – hvad er evidensen? Rev Gynaecological Pract. 2004;4:121-131.
4. Basson R, Berman J, Burnett A, et al. Rapport fra den internationale konsensuskonference om kvindelig seksuel dysfunktion: definitioner og klassifikationer. J Urol. 2000;163:888-893.
5. American Psychiatric Association. Diagnostic and Statistical Manual of Mental Disorders (DSM-IV). 4th ed. Text revision. Washington, DC: American Psychiatric Association; 2000:535.
6. Berman JR, Berman L, Goldstein I. Female sexual dysfunction: incidence, pathophysiology, evaluation, and treatment options. Urology. 1999;54:385-391.
7. Basson R. Seksuel lyst og ophidselsesforstyrrelser hos kvinder. N Engl J Med. 2006;354:1497-1506.
8. Barrett G, Pendry E, Peacock J, et al. Kvinders seksualitet efter fødslen: en pilotundersøgelse. Arch Sex Behav. 1999;28:179-191.
9. Robson KM, Brant HA, Kumar R. Maternal sexuality during first pregnancy and after childbirth. Br J Obstet Gynaecol. 1981;88:882-889.
10. Barrett G, Pendry E, Peacock J, et al. Kvinders seksuelle sundhed efter fødslen. Br J Obstet Gynaecol. 2000;107:186-195.
11. Goldstein I, Traish A, Kim N, Munarriz R. The role of sex steroid hormones in female sexual function and dysfunction. Clin Obstet Gynecol. 2004;47:471-484.
12. Cawood EH, Bancroft J. Steroidhormoner, overgangsalderen, seksualitet og kvinders velbefindende. Psychol Med.1996;26:925-936.
13. Palmer BF. Seksuel dysfunktion hos mænd og kvinder med kronisk nyresygdom og endestadig nyresygdom. Adv Ren Replace Ther. 2003;10:48-60.
14. Brassil DF, Keller M. Kvindelig seksuel dysfunktion: Definitioner, årsager og behandling. Urol Nurs. 2002;22:237-244,284.
15. Harte CB, Meston CM. De hæmmende virkninger af nikotin på fysiologisk seksuel ophidselse hos ikke-rygende kvinder: resultater fra et randomiseret, dobbeltblindet, placebokontrolleret, cross-over forsøg. J Sex Med.2008;5;5:1184-1197.
16. Bump RC, Norton PA. Epidemiologi og naturlig historie af bækkenbundsdysfunktion. Obstet Gynecol Clin North Am. 1998;25:723-746.
17. Heim LJ. Evaluering og differentialdiagnose af dyspareunia. Am Fam Physician. 2001;63:1535-1544.
18. Zippe CD, Nandipati KC, Agarwal A, Raina R. Female sexual dysfunction after pelvic surgery: the impact of surgical modifications. BJU Int. 2005;96:959-963.
19. Sipski ML, Alexander CJ, Rosen RC. Seksuel respons hos kvinder med rygmarvsskader: implikationer for vores forståelse af de raske personer. J Sex Marital Ther. 1999;25:11-22.
20. Lægemidler, der forårsager seksuel dysfunktion: en opdatering. Med Lett Drugs Ther. 1992;34:73-78.
21. Perkins BA, Greene DA, Bril V. Glykæmisk kontrol er relateret til den morfologiske sværhedsgrad af diabetisk sensomotorisk polyneuropati. Diabetes Care. 2001;24:748-752.
22. Pauls RN, Kleeman SD, Karram MM. Kvindelig seksuel dysfunktion: principper for diagnose og terapi. Obstet Gynecol Surv. 2005;60:196-205.
23. Feldman J, Striepe M. Kvinders seksuelle sundhed. Clin Fam Pract. 2004;6:839-861.
24. Beji NK, Yalcin O, Erkan HA. Effekten af bækkenbundstræning på den seksuelle funktion hos behandlede patienter. Int Urogynecol J Pelvic Floor Dysfunct. 2003;14:234-238.
25. Wilson SK, Delk JR, Billups KL. Behandling af symptomer på kvindelig seksuel ophidselsesforstyrrelse med Eros-Clitoral Therapy Device. J Gend Specif Med. 2001;4:54-58.
26. Billups KL, Berman L, Berman J, et al. En ny ikke-farmakologisk vakuumterapi til behandling af kvindelig seksuel dysfunktion. J Sex Marital Ther. 2001;27:435-441.
27. Heiman JR. Psykologiske behandlinger for kvindelig seksuel dysfunktion: er de effektive, og har vi brug for dem? Arch Sex Behav. 2002;31:445-450.
28. McCabe MP. Evaluering af et kognitivt adfærdsterapiprogram for personer med seksuel dysfunktion. J Sex Marital Ther. 2001;27:259-271.
29. Basson R, McInnes R, Smith MD, et al. Efficacy and safety of sildenafil citrate in women with sexual dysfunction associated with female sexual arousal disorder. J Womens Health Gend Based Med. 2002;11:367-377.
30. Kielbasa LA, Daniel KL. Aktuel alprostadilbehandling af kvindelig seksuel ophidselsesforstyrrelse hos kvinder. Ann Pharmacother. 2006;40:1369.
31. Enjuvia (syntetiske konjugerede østrogener, B) indlægsseddel. Pomona, NY: Duramed Pharmaceuticals, Inc; april 2007.
32. Brown AD, Blagg J, Reynolds DS. Design af lægemidler til behandling af seksuelle dysfunktioner hos kvinder. Drug Discov Today. 2007;12:757-766.
33. Cardozo L, Bachmann G, McClish D, et al. Meta-analyse af østrogenbehandling i forbindelse med behandling af urogenital atrofi hos postmenopausale kvinder: anden rapport fra Hormoner og urogenital terapiudvalget. Obstet Gynecol. 1998;92:722-727.
34. Sarrel PM. Seksualitet og overgangsalderen. Obstet Gynecol. 1990;75(suppl 4):26S-30S.
35. Myers LS, Dixen J, Morrissette D, et al. Effekter af østrogen, androgen og progestin på seksuel psykofysiologi og adfærd hos postmenopausale kvinder. J Clin Endocrinol Metab. 1990;70:1124-1131.
36. Shifren JL, Braunstein GD, Simon JA, et al. Transdermal testosteronbehandling hos kvinder med nedsat seksuel funktion efter ooporektomi. N Engl J Med. 2000;343:682-688.
37. Braunstein GD, Sundwall DA, Katz M, et al. Sikkerhed og effektivitet af et testosteronplaster til behandling af hypoaktiv seksuel lystforstyrrelse: et randomiseret, placebokontrolleret forsøg. Arch Intern Med. 2005;165:1582-1589.
38. Davis SR, Davison SL, Donath S, Bell RJ. Cirkulerende androgenniveauer og selvrapporteret seksuel funktion hos kvinder. JAMA. 2005;294:91-96.
39. Caruso S, Intelisano G, Lupo L, Agnello C. Præmenopausale kvinder ramt af seksuel ophidselsesforstyrrelse behandlet med sildenafil: en dobbeltblind, cross-over, placebokontrolleret undersøgelse. Br J Obstet Gynaecol. 2001;108:623-628.
40. Kaplan SA, Reis RB, Reis RB, Kohn IJ, et al. Sikkerhed og effekt af sildenafil hos postmen opausale kvinder med seksuel dysfunktion. Urology. 1999;53:481-486.
41. Rosen RC, Phillips NA, Gendrano NC, Ferguson DM. Oral phentolamin og kvindelig seksuel ophidselsesforstyrrelse hos kvinder: en pilotundersøgelse. J Sex Marital Ther. 1999;25:137-144.
42. Rubio-Aurioles E, Lopez M, Lipezker M, et al. Phentolaminmesylat hos postmenopausale kvinder med kvindelig seksuel ophidselsesforstyrrelse: en psykofysiologisk undersøgelse. J Sex Marital Ther. 2002;28(suppl 1):205-215.
43. Clayton AH, Warnock JK, Kornstein SG, et al. Et placebokontrolleret forsøg med bupropion SR som modgift for selektiv serotonin-genoptagelseshæmmer-induceret seksuel dysfunktion. J Clin Psychiatry. 2004;65:62-67.
44. Segraves RT, Clayton A, Croft H, et al. Bupropion med forlænget frigivelse til behandling af hypoaktive seksuelle lystforstyrrelser hos præmenopausale kvinder. J Clin Psychopharmacol. 2004;24:339-342.
45. Bechara A, Bertolino MV, Casabé A, Fredotovich N. A double-blind randomiseret placebokontrolleret undersøgelse, der sammenligner de objektive og subjektive ændringer i kvinders seksuelle respons ved hjælp af sublingual apomorfin. J Sex Med. 2004;1:209-214.
46. Montorsi F. Tolerabilitet og sikkerhed ved apomorphin SL. Int J Impot Res. 2003;15(suppl 2):S7-S9.
For at kommentere denne artikel bedes du kontakte [email protected].