INDLEDNING
Stenose af det proximale segment af den forreste nedadgående koronararterie (pAD) er en særlig undergruppe af iskæmisk hjertesygdom på grund af den højrisikoprofil, som disse læsioner har alene1,2 eller i forbindelse med multikarsygdom.3 Mængden og kvaliteten af myokardiet i risiko, som afhænger af pAD-permeabiliteten, gør det nødvendigt med en mere aggressiv terapeutisk tilgang. Ultralydsundersøgelser in vivo af denne type læsioner har vist, at karinvolvering overvejende er excentrisk.4 Dette ville forklare de dårligere resultater, der opnås efter perkutan transluminal koronar angioplastik (PTCA) i disse læsioner, som følge af fænomenet elastisk retraktion. Forskellige undersøgelser har sammenlignet behandlingsstrategier for disse læsioner, hvor der generelt observeres bedre resultater efter interventionistisk behandling (koronar revaskulariseringskirurgi med intern mammariaarterietransplantation eller perkutan revaskularisering versus konventionel medicinsk behandling).5-12 Den foreliggende undersøgelse evaluerer effektiviteten og langtidssikkerheden af stentimplantation ved denne type læsioner og blev iværksat på grund af manglen på undersøgelser om dette emne i vores område.
METODER
Studiepopulation
I alt 98 konsekutive patienter, der blev henvist til vores laboratorium mellem april 1995 og april 1998, blev inkluderet i en prospektiv, ikke-randomiseret, klinisk opfølgningsundersøgelse. I denne periode blev der udført 1136 PTCA, og undersøgelsesgruppen repræsenterer 8,6% af alle interventionsprocedurer, der blev udført i vores laboratorium i denne periode. Opfølgningen afsluttedes i maj 2000.
Inklusions- og eksklusionskriterier
Patienter, der præsenterede en betydelig pAD-stenose (stenose på mere end 70 % efter visuel vurdering) før den første septale gren og den større diagonale gren, med tegn på iskæmi i det område, der er afhængigt af pAD’en, blev anset for at kunne deltage i undersøgelsen. Patienterne gennemgik planlagt perkutan ballonrevaskularisering og stentimplantation. Patienter, der blev henvist i forbindelse med et akut myokardieinfarkt (AMI), blev udelukket, ligesom læsioner med en anatomi, der efter operatørens vurdering var uegnet til proceduren, især læsioner med kronisk okklusion og massiv forkalkning. Alle patienter underskrev en protokol med informeret samtykke, inden revaskulariseringen blev udført. Undersøgelsesgruppen omfattede alle patienter med pAD-læsioner, der blev behandlet i vores laboratorium i denne periode.
Procedureprotokol (PTCA+stentimplantation)
I alle tilfælde blev PTCA udført ved vaskulær adgang gennem arteria femoralis, og stenten blev implanteret (efter ballonudvidelse) ved at udløse den ved højt tryk (12-14 atmosfærer). Palmaz-Schatz- og NIR-stents (de mest anvendte modeller) blev monteret manuelt på angioplastikballonen. I den sidste fase af undersøgelsen blev der anvendt stents, der var formonteret på ballonen. “Angiografisk succes af proceduren” blev defineret som tilstedeværelsen af restlæsioner på mindre end 30 % ved visuel vurdering af det segment, hvor stenten blev implanteret. “Nedtrykt ejektionsfraktion (EF)” blev defineret som tilstedeværelsen af en EF på mindre end 50 % ved visuel vurdering. “Multivaskulær sygdom” blev defineret som tilstedeværelsen af betydelige koronarlæsioner (stenoser på mere end 70 % ved visuel vurdering) i to eller flere kar. Alle patienter modtog trombocytaggregationshæmmende behandling med acetylsalicylsyre på ubestemt tid og ticlopidin i en måned efter angioplastikken. Der blev givet en i.v. bolus på 7500 til 10 000 IE heparin før indgrebet, afhængigt af patientens vægt, for at opnå en aktiveringstid for partiel tromboplastin på over 300 s.
Følgningsprotokol
Alle patienter deltog i en årlig klinisk opfølgning ved personlig eller telefonisk samtale. Alle gennemgik prøver til påvisning af iskæmi efter ordre fra deres behandlende kardiologer. I tilfælde med tvivlsomme testresultater eller uoverensstemmelser mellem de kliniske symptomer og testresultaterne bestilte vi nye tests til påvisning af iskæmi (nye belastningstests eller radionuklidundersøgelser). Det sidste besøg var personligt, og der blev foretaget en klinisk anamnese, en fysisk undersøgelse og et EKG. De patienter, hvor angina var vedvarende med kliniske kriterier for sværhedsgrad, blev underkastet en angiografisk revurdering direkte i laboratoriet. Angiografisk restenose blev defineret som tilstedeværelsen af stenose på mere end 50 % i det pAD-segment, der blev behandlet med stentimplantation.
Der blev registreret en række variabler i undersøgelsesgruppen med henblik på senere analyse og bestemmelse af prognostiske faktorer i patienternes kliniske udvikling. Disse variabler var:
— Klinisk: alder, køn, diagnose før kateterisation, tilstedeværelse af diabetes mellitus, arteriel hypertension, rygning, dyslipidæmi. Der blev anset for at foreligge multiple risikofaktorer, når tre eller flere klassiske risikofaktorer var associeret.
— Anatomisk: tilstedeværelse af multikarsygdom, venstre ventrikel dysfunktion.
— Procedure: længde og diameter af stent, antal anvendte stents, stenttype og tilstedeværelse af ostial læsion.
Sluthændelser
Under indlæggelsen på hospitalet og den senere opfølgning blev der foretaget en registrering af forekomsten af større negative kardiale hændelser (MACE) eller større komplikationer, defineret som: død af kardiel oprindelse, forekomst af ny AMI og behov for en ny pAD-revaskularisering. Ikke-kardielle dødsfald og behovet for revaskularisering af andre kar end pAD’en blev registreret.
Statistisk analyse
De forskellige variabler blev samlet i en Microsoft Access®-database og analyseret med det statistiske program SPSS®, version 9.0. De kvalitative variabler er udtrykt som procenter og de kvantitative variabler som gennemsnit ± standardafvigelse (SD). De aktuarmæssige kurver for overlevelse uden dødsfald, overlevelse uden hjertedød og overlevelse uden hændelser blev estimeret ved hjælp af Kaplan-Meier-metoden. I den univariate analyse blev de forskellige kliniske, angiografiske og procedurevariabler, der var angivet, sammenlignet på grundlag af tilstedeværelsen eller fraværet af større uønskede hændelser ved afslutningen af opfølgningen, kvantitative variabler blev sammenlignet med Student t-test og kvalitative variabler med Chi-square-test. Desuden blev kurverne for begivenhedsfri overlevelse sammenlignet ved hjælp af log-rank-testen for de variabler, der viste en tendens til præsentation af begivenheder (PP P
RESULTATER
Baselinekarakteristika
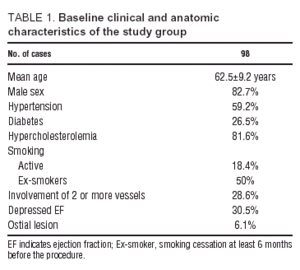
De kliniske karakteristika for patienterne på tidspunktet for inklusion i undersøgelsen og de anatomiske karakteristika, der blev fundet ved koronararteriografi, er vist i tabel 1. De fleste patienter blev henvist på grund af ustabil angina pectoris (87 patienter ustabil angina pectoris, 11 stabile anstrengelsesangina pectoris). 22 patienter havde 3 eller flere kardiovaskulære risikofaktorer; af dem var 20 (91 %) hypertensive, 19 (86 %) var diabetikere, og 21 (95 %) havde dyslipidæmi, mens kun 10 (55 %) var aktive rygere. Halvfjerds procent (71 %) af patienterne havde en enkelt læsion af pAD, og 70 % af dem viste ikke tegn på ventrikeldysfunktion i ventrikulografi.
Procedure
Variablerne for proceduren er vist i tabel 2. Syvoghalvfjerds procent (77 %) af patienterne havde korte læsioner i pAD, hvilket afspejles af procentdelen af korte stents, der blev anvendt (

Udvikling
Den gennemsnitlige opfølgning var 38 ± 11 måneder, idet den var mindre end 24 måneder hos kun 2 patienter, der døde (efter 2 og 9 måneder efter inklusion). Der skete ingen tab til opfølgning i løbet af undersøgelsen, som vist grafisk i figur 1. I løbet af undersøgelsen frem til afslutningen forblev 68 patienter (69,4 %) fri for angina pectoris og præsenterede ingen MACE under opfølgningen. Femogtyve patienter (25,5 %) havde angina pectoris og blev henvist til en ny koronariografi. Hos 7 patienter blev der observeret angiografisk restenose, men der blev ikke truffet beslutning om en ny perkutan eller kirurgisk revaskulariseringsprocedure (4 patienter havde ikke-brofaste distale kar og anatomiske læsioner, der var ugunstige for en ny PTCA, og de andre 3 havde en restenose på under 70 % og tilstrækkelig klinisk kontrol med antianginøse lægemidler). Tolv patienter krævede en ny revaskularisering af mållæsionen: 6 ved koronararteriekirurgi og IMA-bypass henholdsvis 3, 6, 6, 6, 9, 13 og 14 måneder efter stentimplantationen (hos en blev der foretaget kirurgi efter en ny PTCA af pAD’en på grund af tidlig restenose 3 måneder) og 6 ved en ny PTCA mellem måned 5 og 34 af opfølgningen (i et tilfælde blev stenten fjernet på grund af intrastent restenose). De øvrige 7 patienter med vedvarende angina blev henvist til en ny revaskularisering ved PTCA og stentimplantation i andre kar end pAD’en, hvoraf 3 af dem fik behandlet 2 kar (3 revaskulariseringer af højre koronararterie, 3 af den midterste forreste nedadgående og 4 af den stumme marginale). To patienter havde en anterior AMI (en tavs) henholdsvis 2 og 4 måneder efter indgrebet. Koronarografi blev ikke udført senere, fordi test for resterende iskæmi var negative.
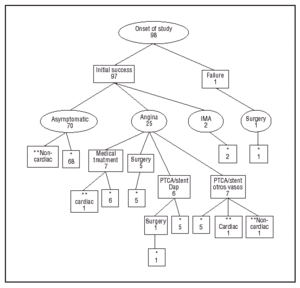
Fig. 1. Diagram over patienternes udvikling (*asymptomatisk ved undersøgelsens afslutning, **død).
Fem dødsfald indtraf, 2 af kardiel oprindelse ved 2 og 38 måneder efter inddragelse i undersøgelsen og 3 af ikke-kardiel oprindelse (1 for neoplastisk sygdom ved 38 måneder efter inddragelse i undersøgelsen, 1 for akut abdomen med rektal blødning ved 9 måneder og 1 for iskæmisk slagtilfælde ved 24 måneder).
I henhold til Kaplan-Meier-testen var sandsynligheden for at forblive fri for MACE 83,7 % ved 60 måneders opfølgning (figur 2), og de samlede sandsynligheder for ikke at lide hjertedød eller ikke-hjertedød var henholdsvis 98 % og 94,8 % (figur 3).
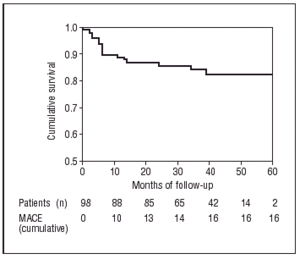
Figur 2. Kaplan-Meier-kurve for overlevelse uden større hjertehændelser.
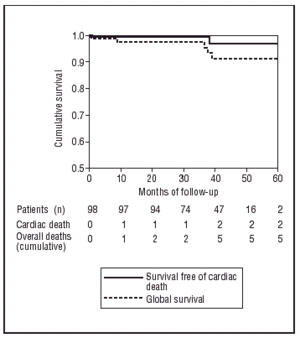
Fig. 3. Kaplan-Meier-kurver for overlevelse uden død og uden død af kardiel oprindelse.
De kliniske, anatomiske og procedurevariabler og deres sammenhæng med eventuel forekomst af MACE er vist i tabel 3. Univariate analyse viste, at brugen af 2 stents var forbundet med en større forekomst af MACE (PP=.021), og AHT-DM-dyslipidæmi interaktion (OR=3,7; 95% CI, 1,3-10,3; P=.011). Ostiale stenoser (OR=3,7; 95 % CI, 0,8-16,6; P=.09) viste en større tendens til forekomst af hændelser.
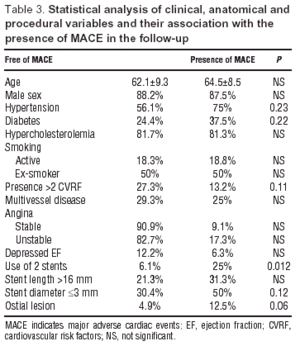
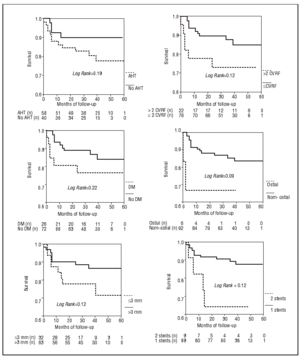
Fig. 4. Kaplan-Meier-kurver for overlevelse uden større hjertehændelser baseret på tilstedeværelsen af forskellige kliniske faktorer og proceduren. CVRF angiver kardiovaskulære risikofaktorer.
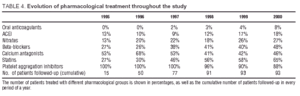
De farmakologiske behandlinger, som patienterne modtog i løbet af undersøgelsen, er vist i tabel 4. Trombocytaggregationshæmmere (acetylsalicylsyre og/eller ticlopidin) blev ofte anvendt under opfølgningen ud over calciumantagonisterne og betablokkere, som blev taget af henholdsvis 48 % og 46 % af patienterne ved undersøgelsens afslutning. Brugen af statiner steg betydeligt, fra 27 % ved begyndelsen af opfølgningen til 65 % ved afslutningen.
DISCUSSION
Det langsigtede resultat (gennemsnitlig og maksimal opfølgning på henholdsvis 38 og 60 måneder) af denne prospektive observationsundersøgelse af stenoser i det proximale segment af pAD behandlet ved stentimplantation viste, at proceduren havde en høj succesrate (98.9 %), en lav rate af nye revaskulariseringer (12,2 %), en høj sandsynlighed for at forblive fri for MACE (83,7 %) og en lav dødelighed. Det skal bemærkes, at en stor procentdel af patienterne havde korte, enkeltkar-læsioner og uden nedsat venstre ventrikelfunktion.
Sammenligning med tidligere undersøgelser
Tidligere undersøgelser har vist, at interventionistisk behandling giver større fordele end farmakologisk medicinsk behandling ved svær sygdom i pAD eller enkeltkar-sygdom i kranspulsåren.5,6 Ikke desto mindre viser en sammenligning af de to vigtigste revaskulariseringsteknikker (PTCA og IMA-graft) en større forekomst af nye revaskulariseringer i den gruppe, der blev behandlet med PTCA, et større behov for antianginøse lægemidler og en dårligere træningstolerance, med ensartede satser for reinfarkt og dødelighed i de to grupper4,7-12 . Denne større forekomst af nye revaskulariseringer efter PTCA skyldes restenosefænomenet, som hovedsagelig forekommer i det første år efter PTCA.13,14 Forekomsten af restenose efter isoleret PTCA varierer i forskellige serier fra 40 % til 66 %. De faktorer, der begunstiger restenose, omfatter tilstedeværelsen af proximale læsioner og descenderende anterior koronar involvering.15 Indførelsen af stentimplantation har klart ændret disse resultater og har reduceret risikoen for restenose med næsten halvdelen,9,16-19 med en meget lav forekomst af umiddelbare komplikationer og en meget gunstig klinisk udvikling på kort og mellemlang sigt (svarende til den, der opnås med IMA graft s urgery). Tidligere undersøgelser har vist en hyppighed af implantatsvigt blandt stents, der monteres manuelt på ballonen, på 1,5 % til 6,9 % med Palmaz-Schatz-stent og 1,5 % til 3,1 % med NIR-stent.20,21 Nyere undersøgelser af andengenerationsstents, f.eks. SPORT-NIR-registret22 , rapporterer om implantatsvigtfrekvenser på kun 0,4 %. I vores undersøgelse opstod der kun én fiasko ved implantation af Palmaz-Schatz-stenten, som blev monteret manuelt på angioplastikballonen. Denne fejlfrekvens på 1 % falder sammen med de resultater, der er rapporteret i tidligere undersøgelser.
Raten for restenose og behov for ny stentrevaskularisering varierer i forskellige serier fra 19 % til 31 %.10,16,19,23 Vores resultater bekræfter, at nye revaskulariseringer af pAD kan forekomme op til to og et halvt år efter proceduren, selv om de fleste reinterventioner fandt sted i de første 12 måneder efter stentimplantationen (66,6 % af tilfældene). Vi fandt en incidens af nye revaskulariseringer af pAD på 12,2 %, selv om den reelle incidens af signifikant restenose og fortid i dens forekomst i vores serie er ukendt, da vi ikke systematisk evaluerede patienterne ved angiografi.
Prædiktorer for udviklingen
Af de analyserede faktorer var kun brugen af to stents under proceduren en uafhængig risikofaktor for en mindre gunstig klinisk udvikling, hvilket er sammenfaldende med rapporten fra gruppen af Bauters et al.24
Faktorer, der traditionelt tyder på en dårligere prognose efter stentimplantation, såsom DM, multikarsygdom, hypertension eller venstre ventrikulær dysfunktion i langtidsopfølgningen25 , blev ikke bekræftet i univariat analyse. I tilfælde af DM blev det konstateret, at restenosefænomenet grundlæggende skyldes en proces med overdreven intimal hyperplasi sammenlignet med ikke-diabetiske patienter26 , hvor denne proces udviklede sig mindre aggressivt. Dette fænomen kommer til udtryk ved højere raten af restenose og behov for nye revaskulariseringsprocedurer.27 Af de 23 diabetespatienter i vores undersøgelse var de fleste (20 ud af 23) ikke-insulinafhængige, hvilket kan forklare, hvorfor DM ikke var en uafhængig prædiktor, da nyere undersøgelser har påvist en forskel i udviklingen af stentpermeabilitet afhængig af diabetestype. Prognosen er dårligere ved insulinafhængig DM.28,29 Ikke desto mindre blev foreningen af DM, AHT og dyslipidæmi identificeret som værende forbundet med en dårligere klinisk udvikling i multivariat analyse. Dette viste, at selv om disse faktorer ikke var klart forbundet med prognosen individuelt (i det mindste prøver af den størrelse, der er undersøgt her), må sammenfaldet af faktorer hos en patient betragtes som forudsigende for en mindre gunstig udvikling, som det også sker ved aterosklerotisk sygdom generelt.
Der var stor brug af medicin i hele opfølgningen, hvilket grundlæggende skyldes den høje prævalens i undersøgelsespopulationen af traditionelle kardiovaskulære risikofaktorer som hyperkolesterolæmi og AHT og multikarsygdom manifesteret på inklusionstidspunktet (31 %) og under udviklingen (7 patienter præsenterede progression af koronararteriesygdom, der krævede revaskularisering af andre kar).
Kliniske implikationer
Resultaterne af vores undersøgelse bekræfter sikkerheden ved stentimplantation i læsioner, der involverer pAD, og et godt klinisk respons på lang sigt, som hos nogle patienter nåede op på 5 års opfølgning. De opnåede tal for overlevelse og fravær af MACE falder sammen med tidligere undersøgelser af stentimplantation i pAD30 og er sammenlignelige med dem, der er rapporteret i andre undersøgelser, hvor der blev foretaget koronar revaskularisering med IMA-graftkirurgi7,31 .
I klinisk praksis8,32 skal beslutningen om at vælge IMA-bypass-kirurgi frem for PTCA og stentimplantation træffes individuelt for hver enkelt patient under hensyntagen til patientens mening efter at have modtaget oplysninger om begge terapeutiske alternativer, deres resultater og risici, og under hensyntagen til det perkutane alternativ som førstevalg i tilfælde med en gunstig koronar anatomi og hos patienter, hvor behovet for fremtidige revaskulariseringer kan forudses (f.eks, unge patienter).
Begrænsninger i undersøgelsen
Den største begrænsning i undersøgelsen var fraværet af randomisering, hvilket udelukkede en direkte sammenlignende analyse med andre revaskulariseringsstrategier. Det faktum, at koronararteriografi ikke blev udført systematisk under opfølgningen, gør det ikke muligt at bestemme den reelle rate af angiografisk restenose i undersøgelsesgruppen. Den anvendte teknologi var effektiv fra og med 1995. Anvendelsen af nye materialer og designs i senere generationer af stents og nye antiaggregationsregimer med antagonister af IIb-IIIa-plade-receptorerne skulle forbedre resultaterne på kort og lang sigt. De resultater, der er opnået med disse midler i vores undersøgelse, synes imidlertid ikke at understøtte deres generelle anvendelse ved stentimplantation på grund af deres høje cost/benefit-forhold.
KONKLUSIONER
Behandlingen af stenose af det proximale segment af den forreste nedadgående koronararterie med stentimplantation er sikker hos patienter med en gunstig koronar anatomi for denne procedure. Procentdelen af komplikationer er lav og i en langvarig opfølgning, som i nogle tilfælde i vores undersøgelse er 5 år, ledsaget af en lav forekomst af nye revaskulariseringsprocedurer og høj overlevelsesrate.
NAKUNDSTILLINGER
Vi vil gerne udtrykke vores oprigtige taknemmelighed over for dr.med. V. Climent og J. Sánchez, fra henholdsvis afdelingerne for kardiologi og forebyggende medicin på Hospital General Universitario i Alicante, for deres støtte og vejledning i forbindelse med udarbejdelsen af denne artikel.