Se profiler for at se dataprofiler om kroniske og invaliderende lidelser og om unge pensionister og ældre arbejdstagere.
Brugen af sundhedstjenester er forskellig
Landbefolkningen er konsekvent mindre velstående end bybefolkningen med hensyn til sundhed. Forskellene mellem de to befolkninger er dog ikke altid væsentlige. Landbefolkningen er mere tilbøjelig til at deltage i risikabel sundhedsrelateret adfærd og til at opleve højere forekomst af kroniske lidelser og aktivitetsbegrænsninger. Landbefolkningen er også mere tilbøjelig til at være uforsikret i længere perioder og er mindre tilbøjelig end bybefolkningen til at modtage visse former for sundhedspleje, herunder undersøgelser for forskellige kroniske lidelser. Begrænset adgang til sundhedspleje i landdistrikterne er generelt forbundet med, at der er færre udbydere. I denne profil sammenlignes personer, der bor i et statistisk metropolitansk område (MSA), med personer, der ikke bor i et metropolitansk område (ikke-MSA). Personer, der bor i et MSA, betegnes som byboere, og personer, der bor i et ikke-MSA, betegnes som landboere. Omkring en femtedel af USA’s befolkning bor i et landområde. Større forskelle mellem land- og bybefolkningen kan være maskeret som følge af den måde, dataene indberettes på. Brugen af brede “by”- og “land”-kategorier kan dække over nogle forskelle på grund af de betydelige variationer i befolkningens størrelse og tæthed. For eksempel kan et landdistrikt henvise til et amt med en by på 10.000 eller derover eller til et grænseområde, som har en ekstremt lav befolkningstæthed, normalt mindre end 6 personer pr. kvadratkilometer.
Landdistriktsbefolkningen er noget mindre sund end bybefolkningen
En større andel af landdistriktsbefolkningen end bybefolkningen rapporterer om et rimeligt til dårligt fysisk og psykisk helbred end bybefolkningen. F.eks. er andelen af landboere, der rapporterer om et rimeligt til dårligt fysisk helbred, næsten halvanden gang større end andelen af byboere.
Kroniske lidelser er noget mere almindelige blandt voksne i landdistrikterne
Differencerne i andelen af voksne i land- og byområder med specifikke kroniske lidelser er små, men mønsteret er konsistent. Andelen af voksne i landdistrikterne med kroniske lidelser er lidt større end andelen af voksne i byområderne. For eksempel rapporterer en noget større andel af mænd og kvinder i landdistrikterne om hjerteproblemer sammenlignet med deres modstykker i byerne (se figur 1).
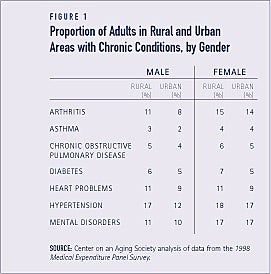
Voksne i landdistrikterne oplever i højere grad begrænsninger
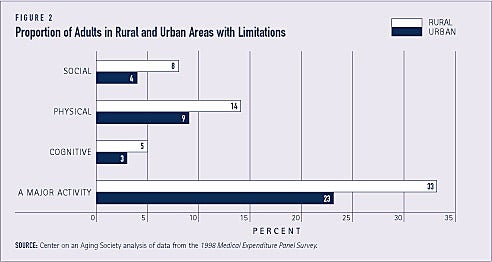
En tredjedel af de voksne i landdistrikterne, sammenlignet med mindre end en fjerdedel af de voksne i byområderne, rapporterer, at de er begrænset i udførelsen af en vigtig aktivitet såsom lønnet arbejde, husarbejde eller skolegang. Blandt personer på 18 år og derover rapporterer en større andel af landboere end byboere også begrænsninger i forbindelse med sociale, rekreative eller familiemæssige aktiviteter.
Voksne i landdistrikterne er også mere tilbøjelige til at rapportere fysiske begrænsninger. Ca. 14 % sammenlignet med 9 % i byområder siger, at de har en fysisk begrænsning, herunder problemer med at gå 10 skridt, 3 blokke eller 1 mil, løfte 10 pund, stå i 20 minutter, bøje sig eller bukke sig ned, række over hovedet eller bruge fingrene til at gribe (se figur 2).
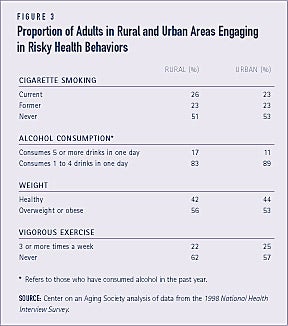
Risky sundhedsadfærd er noget mere almindelig blandt voksne i landdistrikterne
Overordnet set er der lidt større andele af voksne i landdistrikterne sammenlignet med voksne i byområderne, der udviser risikabel sundhedsrelateret adfærd. For eksempel ryger 26 procent af dem, der bor i et landområde, sammenlignet med 23 procent af dem, der bor i et byområde, i øjeblikket. Og blandt voksne, der har drukket alkohol inden for det seneste år, er der en større andel af beboerne i landdistrikterne, der i gennemsnit drikker 5 eller flere drinks på en dag. Beboere i landdistrikterne er også mere tilbøjelige til at være overvægtige eller fede og til at undlade at dyrke regelmæssig motion (se figur 3).
Voksne i landdistrikterne er mindre tilbøjelige til at blive testet for kroniske sygdomme
Generelt screenes en mindre andel af voksne i landdistrikter end voksne i byområder for forskellige former for kræft, herunder prostatakræft, brystkræft, tyktarmskræft og hudkræft. Blandt mænd på 50 år og derover har f.eks. ca. 82 pct. af landboerne og 87 pct. af byboerne fået foretaget en prostataundersøgelse. Desuden har halvdelen af byboerne på 50 år og derover fået foretaget en blodprøve for kolo-rektal kræft, sammenlignet med 42 procent af landboerne på 50 år og derover.
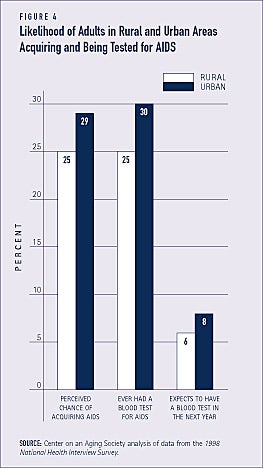
Og selv om antallet af aids-tilfælde i landdistrikterne stiger hurtigt, er der mindre sandsynlighed for, at landboerne på 18 år og derover bliver testet for aids sammenlignet med byboerne (se figur 4).(1) Blandt voksne med hiv/aids, der bor i et landdistrikt, rejser næsten tre fjerdedele til et byområde for at få deres sundhedspleje.(2)
Beboere på landet er mere tilbøjelige til at være uforsikrede og forblive uforsikrede i længere tid
Med hensyn til befolkningen under 65 år er omkring 19 procent af landboerne og 16 procent af byboerne uforsikrede. Beboere i landdistrikterne har en tendens til at forblive uforsikrede i længere tid end byboere. Faktorer, der kan bidrage til denne forskel, omfatter den højere procentdel af selvstændige erhvervsdrivende, små virksomheder og landbrugsvirksomheder i landdistrikterne.(3)
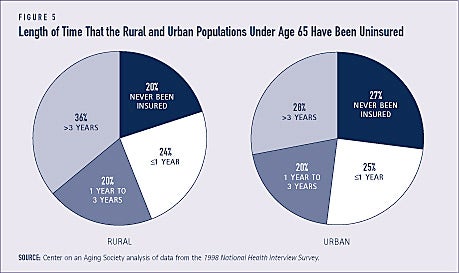
Over en tredjedel af beboerne i landdistrikterne har været uforsikrede i mere end tre år, sammenlignet med ca. en fjerdedel af beboerne i byerne. En større andel af byboerne har dog aldrig været forsikret (se figur 5).
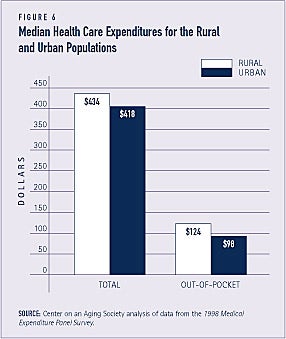
Sundhedsudgifterne er lidt højere for landbefolkningen
De samlede gennemsnitlige sundhedsudgifter for landbefolkningen – 434 USD – er lidt højere end for bybefolkningen – 418 USD. Beboerne i landdistrikterne betaler en større andel – 29 procent – af deres sundhedsudgifter af egen lomme end byboerne – 23 procent (se figur 6).
Flere sundhedsplejersker er til rådighed i landdistrikterne
Mindre end 11 procent af lægerne i USA praktiserer i landdistrikterne, men omkring 20 procent af befolkningen bor i landdistrikterne. Problemer med rekruttering og fastholdelse af læger i landdistrikterne hænger sammen med flere faktorer, herunder lavere lønninger, geografisk isolation fra kolleger og uddannelsesmuligheder og færre faciliteter såsom skoler og fritidsaktiviteter. Department of Health and Human Services anbefaler et forhold mellem udbyder og patient på én læge i primærsektoren pr. 2 000 personer. Over 20 millioner amerikanere i landdistrikterne bor i områder, hvor forholdet mellem læge og patient er 1 til 3.500 eller mindre, og som på føderalt plan er udpeget som områder med mangel på sundhedsprofessionelle (HPSA). Der er behov for mere end 2.200 læger for at fjerne HPSA-betegnelsen fra alle landdistrikter, men der er behov for mere end det dobbelte antal for at opnå det anbefalede forhold på 1 til 2.000 i disse områder.(4) Manglen på psykisk sundhedspersonale i landdistrikterne er endnu mere alvorlig. Mere end tre fjerdedele af de amter, der er udpeget som føderale mentale HPSA’er, er landdistrikter.(5)
Landbefolkningen er mindre tilbøjelig til at modtage tandpleje
Modtagelsen af tandpleje er forskellig mellem by- og landbefolkningen. Blandt voksne i alderen 18-64 år har f.eks. ca. 66 % af de voksne i byerne været til tandlæge inden for det seneste år, sammenlignet med 59 % af de voksne i landdistrikterne. Denne ulighed hænger sandsynligvis sammen med det lave udbud af tandlæger i landdistrikterne. Der er 29 tandlæger pr. 100.000 indbyggere i de fleste landdistrikter sammenlignet med 61 pr. 100.000 indbyggere i byområder.(6)
Arbejdsløshedsprocenten er lavere for personer med KOL
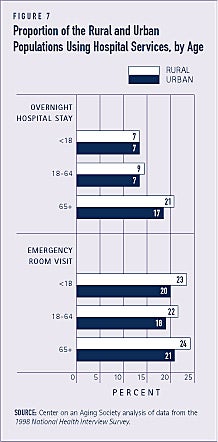
Landbefolkningen er noget mere tilbøjelig end bybefolkningen til at bruge hospitalsydelser, herunder besøg på skadestuen og hospitalsophold med overnatning. Omkring 10 % af landbefolkningen sammenlignet med 8 % af bybefolkningen har overnattet på hospitalet inden for det seneste år (se figur 7). Manglen på læger til primær sundhedspleje i landdistrikterne er en af de faktorer, der kan bidrage til en større brug af hospitalsydelser.
I befolkningen på 65 år og derover modtager personer i landdistrikterne færre hjemmesygeplejeydelser og har dårligere resultater end personer i byområderne. Ældre i landdistrikterne er f.eks. mere tilbøjelige til at blive indlagt på hospitalet.(7)
TELEMEDICIN KAN BRINGE SERVICES TIL UNDERSERVED AREAS
Telemedicin giver mulighed for at levere sundhedsplejeydelser over store afstande til underforsynede by- og landområder. Telemedicin er brugen af elektroniske kommunikations- og informationsteknologier til at yde klinisk pleje på afstand. Det kan give personer i landdistrikterne adgang til telekonsultationer med sundhedsplejersker og specialister, som ellers ikke ville finde sted. Telemedicin kan også bidrage til at tiltrække og fastholde sundhedsplejersker i landdistrikterne ved at tilbyde løbende uddannelse og interaktion med andre sundhedsplejersker.
Den manglende forsikringsgodtgørelse har været en hindring for at indføre telemedicin i underforsynede områder, men vil sandsynligvis være en mindre vigtig faktor i fremtiden. Medicare, Medicaid og SCHIP Beneficiary Improvement and Protection Act of 2000 giver Medicare mulighed for at refundere den rådgivende læge i en telekonsultation med en patient og den henvisende læge fuldt ud. Loven tillader også Medicare at tilbyde telekonsultationer i alle landdistrikter(8).(8) I juni 2002 gav 18 stater Medicaid godtgørelse for telemedicin, og 2 stater var ved at udvikle planer om at dække telemedicin(9).(9) Flere stater, herunder Californien, Louisiana og Texas, har vedtaget love, der kræver, at private forsikringsselskaber skal dække telemedicin(10)
1. National Rural Health Association (1997). HIV/AIDS in America.
2. Schur, C. et al. (2002). “Where to Seek Care: An Examination of People in
Rural Areas with HIV/AIDS.” Journal of Rural Health, 18(2): 337-47.
3. NRHA (1999). Access to Health Care For the Uninsured in Rural and Frontier America.
4. North Carolina Rural Health Research Program (1997). Facts About…Rural Physicians. Washington, DC: Federal Office of Rural Health Policy, U.S. Dept. of Health and Human Services.
5. American Psychological Association (2000). The Critical Need For Psychologists in Rural America.
6. CDC (2001). Health United States, 2001: Urban and Rural Chartbook. Hyattsville, MD: NCHS.
7. Schlenker, M. et al. (2002). “Rural-Urban Home Health Care Differences Before the Balanced Budget Act of 1997”. Journal of Rural Health, 18(2): 359-72.
8. MEDPAC (2001). Rapport til kongressen: Medicare in Rural America. Washington, DC: MEDPAC.
9. Center for Medicare and Medicaid Services (5. juni 2002). Medicaid and Telemedicine.
10. Orloff, T. (1998). State Challenges and Opportunities in Rural and Frontier Health Care Delivery (Udfordringer og muligheder for sundhedsydelser i landdistrikter og grænseområder). Washington, DC: National Governors’ Association.
Om dataene
Medmindre andet er angivet, stammer de data, der præsenteres i denne profil, fra to nationale undersøgelser af den civile ikke-institutionaliserede befolkning i USA. National Health Interview Survey (NHIS), der gennemføres hvert år af National Center for Health Statistics, er den vigtigste kilde til oplysninger om den amerikanske befolknings sundhed. 1998 Medical Expenditure Panel Survey (MEPS), der gennemføres i samarbejde med Agency for Health-care Research and Quality og National Center for Health Statistics, giver nationale skøn over brugen af sundhedsydelser, udgifter, betalingskilder og forsikringsdækning.
Om PROFILERNE
Dette er det andet sæt data-profiler i serien Challenges for the 21st Century (Udfordringer for det 21. århundrede): Kroniske og invaliderende lidelser. Serien støttes af et tilskud fra Robert Wood Johnson Foundation. Denne profil er skrevet af Lee Shirey med bistand fra Laura Summer. Det er den syvende i serien. Tidligere profiler omfatter:
1. Screening for kroniske lidelser: Underudnyttede tjenester
2. Fedme i barndommen: En livslang trussel mod sundheden
3. Synsforstyrrelser: Et voksende problem, efterhånden som befolkningen bliver ældre
4. Kræft: Et stort nationalt problem
5. Receptpligtige lægemidler: En vigtig del af sundhedsplejen
6. Kronisk obstruktiv lungesygdom: En kronisk tilstand, der begrænser aktiviteter
Center on an Aging Society er en Washington-baseret, upartisk politisk gruppe, der er placeret på Georgetown University’s Institute for Health Care Research and Policy. Centeret undersøger de demografiske ændringers indvirkning på offentlige og private institutioner og på den økonomiske og sundhedsmæssige sikkerhed for familier og mennesker i alle aldre.