Levottomien jalkojen oireyhtymä (Restless Legs Syndrome, RLS) on yksi yleisimmistä neurologisista häiriöistä, jonka esiintyvyyden arvioidaan vaihtelevan 2-10 %:n välillä väestössä.1 RLS:n kliinisen diagnoosin edellyttämä keskeinen oire on pääasiassa jaloissa esiintyvä epämiellyttävä tunne, joka pahenee tai ilmenee illalla tai yöllä levon aikana ja paranee tai häviää liikkeellä.2 Yli 80 %:lla RLS:ää sairastavista yli 80 %:lla esiintyy jaksottaisia raajojen liikkeitä (PLM) valveillaoloaikana tai unen aikana.3 RLS:ään liittyy tyypillisesti unettomuutta ja toisinaan päiväaikaista uneliaisuutta.4 Useissa tutkimuksissa, jotka olivat usein retrospektiivisiä ja joissa käytettiin pääasiassa kyselylomakkeita mutta ei yksityiskohtaista psykiatrista arviointia, on todettu, että ahdistuneisuus, masennus ja somatoformiset häiriöt ovat yleistyneet RLS-potilailla5,6. RLS:n psykiatriset liitännäissairaudet aiheuttavat kaksi haastavaa kysymystä kliinisessä käytännössä: ensinnäkin psykiatrinen liitännäissairaus voi vaikeuttaa RLS:n diagnoosia, joka perustuu subjektiivisiin kertomuksiin ja edellyttää niin sanottujen ”RLS-mimisten” tilojen huolellista tunnistamista, ja toiseksi useimmat masennuslääkkeet ja neuroleptit pahentavat RLS-oireita, mikä voi aiheuttaa haasteita hoidolle.7,8 Dopamiiniagonisteilla, jotka edustavat RLS:n ensilinjan hoitoa, voi kuitenkin olla masennuslääkkeellisiä ominaisuuksia. Dopamiiniagonisteilla tehdyistä viimeaikaisista tutkimuksista saadut rajalliset tiedot viittaavat (lievien) masennusoireiden paranemiseen niiden RLS-potilaiden keskuudessa, jotka kärsivät myös masennuksesta tai ahdistuneisuushäiriöistä9 .
Tämän tutkimuksen tarkoituksena oli määrittää psykiatristen liitännäissairauksien tyyppi ja yleisyys RLS-potilailla ja luonnehtia RLS-potilaita, joilla on psykiatrisia häiriöitä, ja potilaita, joilla ei ole psykiatrisia häiriöitä.
Menetelmät
Prospektiiviseen havainnointitutkimukseen otettiin peräkkäisinä tutkimuksina mukaan 18-65-vuotiaita avohoitopotilaita, jotka täyttivät kaikki olennaiset RLS:n diagnostiset kriteerit2 . Rekrytoinnin helpottamiseksi julkaistiin ilmoitus paikallisessa sanomalehdessä. Tutkimukseen otettiin mukaan vain lääkkeettömiä potilaita, jotka kärsivät RLS:n idiopaattisesta muodosta ja jotka eivät olleet aiemmin saaneet RLS-hoitoa tai muita farmakologisia hoitoja. Henkilöt, joilla oli RLS:n oireinen muoto tai jokin muu neurologinen, lääketieteellinen tai muu unihäiriö, suljettiin pois tästä tutkimuksesta. Neurologisen tutkimuksen oli oltava merkityksetön, jotta potilas voitiin ottaa mukaan tutkimukseen. Kaikille potilaille tehtiin tavanomaiset verikokeet (mukaan lukien kilpirauhasta stimuloiva hormoni, ferritiini ja B12-vitamiini) ja PLM-analyysi. RLS-diagnoosin arvioivat koulutetut neurologit, jotka ovat unihäiriöiden asiantuntijoita (U.K. ja C.L.A.B.). Yksityiskohtainen psykiatrinen arviointi perustui tietokoneavusteiseen henkilökohtaiseen haastatteluun, jossa käytettiin DSM-IV:n yhdistettyä kansainvälistä haastattelua10 (CIDI/DIA-X), ja sen suorittivat koulutetut psykologit (A.S. ja S.T.). Lisäarviointiin sisältyi kyselylomakkeita RLS:n vaikeusasteesta (International Restless Legs Syndrome Study Group Rating Scale , kokonaispisteet 0-40),11 elämänlaadusta (12-Item Short Form Health Survey ) ja päiväuneliaisuudesta (Epworth Sleepiness Scale ). Käytimme Actiwatch-monitorijärjestelmää (Cambridge Neuro-Technology Ltd., Cambridge, Yhdistynyt kuningaskunta) PLM:n mittaamiseen.12 Actiwatchilla on korkea herkkyys ja spesifisyys PLM:n havaitsemisessa. Se on kätevä ja kustannustehokas vaihtoehto polysomnografialle. Actigraph-mittaukset tehtiin molemmista jaloista kolmena peräkkäisenä yönä potilaan kotona. Analyysissä otettiin huomioon vain ne ajanjaksot, jolloin potilas oli sängyssä valot sammutettuina. PLM-mittaukset analysoitiin automaattisesti ja tarkistettiin visuaalisesti. Jaksot, joissa oli selviä artefakteja, jätettiin analyysin ulkopuolelle. PLM-indeksi laskettiin PLM:ien lukumääränä yön tuntia kohden käyttämällä vakiopisteytyskriteerejä.13 Kaikkien kolmen yön ja molempien jalkojen PLM-indeksistä laskettiin sitten keskiarvo.
Tämä tutkimus suoritettiin hyvän kliinisen käytännön mukaisesti, ja paikallinen eettinen toimikunta hyväksyi sen. Kaikki potilaat antoivat kirjallisen tietoon perustuvan suostumuksen.
Tulokset
Sisäänottoprosessi on esitetty kuvassa 1. Tutkimukseen otettiin mukaan 49 potilasta (34 naista ja 15 miestä). Keski-ikä oli 49,9±11,3 vuotta (vaihteluväli=24-65 vuotta) ja keskimääräinen IRLS-pistemäärä oli 17±8. Keskimääräinen PLM-indeksi oli 23,6±21,6 (N=48); yhden potilaan PLM-tietoja ei voitu sisällyttää analyysiin teknisten ongelmien vuoksi. Iän, sukupuolen, IRLS-pistemäärän tai laboratoriotietojen välillä ei ollut tilastollisesti merkitseviä eroja (taulukko 1).

KUVIO 1. IRLS-pistemäärä. Tutkimuksen sisäänottoprosessi
aCIDI/DIA-X, Composite International Interview; PLM, periodic limb movement (jaksottainen raajojen liikehdintä); RLS, restless legs syndrome (levottomat jalat -oireyhtymä).
Psykiatrinen diagnoosi tunnistettiin 19:llä potilaalla 49:stä (39 %:lla) CIDI/DIAX-haastattelulomakkeen mukaan. Neljällätoista potilaalla oli yksi psykiatrinen diagnoosi; viidellä potilaalla oli useampi kuin yksi. Yhdeksällä potilaalla (18,3 %) oli somatoforminen häiriö, kahdeksalla potilaalla (16,3 %) masennushäiriö ja kuudella potilaalla (12,2 %) ahdistuneisuushäiriö. Kaksi potilasta (4,1 %) täytti posttraumaattisen stressihäiriön kriteerit; yhdellä potilaalla oli syömishäiriö. Potilaiden anamneesin mukaan RLS-oireet edelsivät masennusta 75 prosentilla potilaista, kun taas ahdistuneisuus- ja/tai paniikkihäiriöt ilmenivät ennen RLS-oireita 83 prosentilla potilaista. Potilailla, joilla taudin vaikeusaste oli korkeampi (IRLS-pisteet ≥20), oli useammin psykiatrinen liitännäissairaus (10 potilaalla 17:stä vs. 9 potilaalla 32:sta; p=0,037). Potilailla, joilla oli jokin psykiatrinen liitännäissairaus, oli vähemmän PLM-oireita. RLS-potilailla, joilla ei ollut psykiatrista liitännäissairautta, PLM:iä (indeksi >5) esiintyi 28:lla 29:stä (97 %) ja 18:lla 29:stä (62 %), kun PLM-indeksi oli >15 tunnissa. Sen sijaan RLS-potilailla, joilla oli samanaikainen psykiatrinen häiriö, vain 10:llä 18:sta (55,6 %) oli PLM-indeksi >5 ja vain kuudella 18:sta (33,3 %) PLM-indeksi >15. Ryhmien (RLS vs. RLS ja psykiatrinen liitännäissairaus) vertailu, joissa PLM-indeksi oli >15, oli tilastollisesti merkitsevä (p=0,052) (kuvio 2).
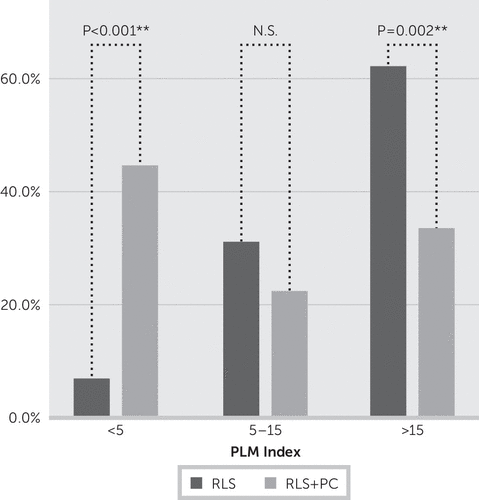
KUVIO 2. PLM-indeksi >15. PLM-indeksi potilailla, joilla on RLS, verrattuna potilaisiin, joilla on RLS ja psykiatrinen liitännäissairaus, PLM-indeksin luokkien mukaana
a PC, psykiatrinen liitännäissairaus; PLM, jaksoittainen raajojen liikehdintä; RLS, levottomat jalat -oireyhtymä.
Elämänlaatu oli huonompi potilailla, joilla oli psykiatrinen liitännäissairaus (17 vs. 30 pistettä SF-12-mittarissa, p=0,001).
Potilaiden, joilla oli psykiatrinen liitännäissairaus, ja potilaiden, joilla ei ollut psykiatrista liitännäissairautta, verianalyysituloksissa ei havaittu eroja (taulukko 1).
Keskustelu
Tämä prospektiivinen tutkimus, jossa käytettiin yksityiskohtaista psykiatrista arviointia, vahvistaa aiempia raportteja, joiden mukaan psykiatriset liitännäissairaudet, erityisesti affektiiviset häiriöt, ovat yleisiä potilailla, jotka sairastavat RLS-tautia (RLS:ää).5,6 Mielenkiintoista on, että RLS edeltää yleensä masennusta, joten sitä voidaan pitää masennuksen riskitekijänä. Viimeaikaiset epidemiologiset tutkimukset tukevat tietojamme14 ja viittaavat RLS:n ja masennuksen väliseen kaksisuuntaiseen suhteeseen.
PLM on tärkeä liitännäispiirre RLS-diagnoosin kannalta, ja sitä esiintyy yli 80 prosentilla potilaista. IRLS-pisteytyksen ja PLM-indeksin välisestä suhteesta on saatu toisistaan poikkeavia tuloksia.15 Sarjassamme 78 %:lla RLS-potilaista (38 potilaalla 49:stä) oli PLM. Suurimmalla osalla potilaista, joilla ei ollut PLM:ää (10 potilaalla 11:stä, 91 %), oli psykiatrinen liitännäissairaus. Kun otetaan huomioon, että nämä potilaat kuvasivat sairauden vaikeampaa vaikeusastetta (IRLS-pisteet), tämä saattaa olla RLS-tutkimuksissa sekoittava tekijä, joka selittää IRLS:n ja PLM-indeksin välisen korrelaation puuttumisen.
Yksi mahdolliseksi selitykseksi PLM:ien vähäisemmälle määrälle psykiatrista liitännäissairautta sairastavilla potilailla, joilla on RLS-tauti, on erilainen unen rakenne. RLS:ssä PLM:iä esiintyy pääasiassa ei-REM-unessa (NREM) ja yön alkupuolella (ensimmäinen unijakso). Masennukseen liittyy lyhyt REM-unen latenssi. RLS-potilailla, joilla on psykiatrinen liitännäissairaus, potilaat siirtyvät nopeasti REM-uneen ja viettävät siten vähemmän aikaa NREM-unessa, ja näin ollen heillä on vähemmän PLM:iä.
Edellyttävän tärkeää on yksityiskohtainen psykiatrinen tutkimus ja psykiatrisen liitännäissairauden tunnistaminen, jotta RLS-potilaat voidaan paremmin erottaa toisistaan ja hoitaa. PLM-indeksi näyttää olevan hyödyllinen RLS:n erottamisessa RLS:stä, johon liittyy psykiatrinen liitännäissairaus. Tutkimuksemme tukee tarvetta tehdä PLM-analyysi RLS-potilailla ja vahvistaa käsitystä ”RLS:n kaltaisesta” fenotyypistä, joka eroaa RLS-PLM:stä ja jolle on ominaista komorbidit psykiatriset häiriöt ilman tai vain vähän PLM:ää, mutta jonka subjektiivinen kuvaus on vakava tautitaakka.
Tämän tutkimuksen rajoituksiin kuuluu pieni otoskoko ja siitä johtuva riittämätön tilastollinen voima. Tarvitaan suurempia tutkimuksia tutkimustulostemme vahvistamiseksi ja täydentävien (alaryhmä)analyysien tekemiseksi ikä- ja sukupuolisuhteista sekä molempien sairauksien kliinisestä kulusta.
Tohtorit Kallweit ja Werth osallistuivat tasapuolisesti tähän työhön.
Tekijät eivät ilmoita, että heillä olisi taloudellisia suhteita kaupallisiin intresseihin.
1 Ohayon MM, O’Hara R, Vitiello MV: Levottomien jalkojen oireyhtymän epidemiologia: kirjallisuuden synteesi. Sleep Med Rev 2012; 16:283-295Crossref, Medline, Google Scholar
2 Allen RP, Picchietti DL, Garcia-Borreguero D, ym: International Restless Legs Syndrome Study Group: Restless legs syndrome/Willis-Ekbomin taudin diagnostiset kriteerit: International Restless Legs Syndrome Study Group (IRLSSG) -ryhmän päivitetyt konsensuskriteerit–historia, perustelut, kuvaus ja merkitys. Sleep Med 2014; 15:860-873Crossref, Medline, Google Scholar
3 Fulda S, Wetter TC: Is daytime sleepiness a neglected problem in patients with restless legs syndrome? Mov Disord 2007; 22(Suppl 18):S409-S413Crossref, Medline, Google Scholar
4 Kallweit U, Khatami R, Pizza F, ym: Dopaminerginen hoito idiopaattisessa levottomien jalkojen oireyhtymässä: vaikutukset subjektiiviseen uneliaisuuteen. Clin Neuropharmacol 2010; 33:276-278Crossref, Medline, Google Scholar
5 Winkelmann J, Prager M, Lieb R, et al.: ”Anxietas tibiarum”. Masennus- ja ahdistuneisuushäiriöt levottomien jalkojen oireyhtymää sairastavilla potilailla. J Neurol 2005; 252:67-71Crossref, Medline, Google Scholar
6 Lee HB, Hening WA, Allen RP, et al.: Levottomien jalkojen oireyhtymä liittyy DSM-IV:n mukaiseen vakavaan masennushäiriöön ja paniikkihäiriöön yhteisössä. J Neuropsychiatry Clin Neurosci 2008; 20:101-105Linkki, Google Scholar
7 Chopra A, Pendergrass DS, Bostwick JM: Mirtatsapiinin aiheuttama levottomien jalkojen oireyhtymän (RLS) paheneminen ja ropinirolin aiheuttama psykoosi: haasteet RLS:n masennuksen hoidossa. Psychosomatics 2011; 52:92-94Crossref, Medline, Google Scholar
8 Page RL 2nd, Ruscin JM, Bainbridge JL, ym: Esitalopraamin aiheuttama levottomien jalkojen oireyhtymä: tapausselostus ja kirjallisuuskatsaus. Pharmacotherapy 2008; 28:271-280Crossref, Medline, Google Scholar
9 Benes H, Mattern W, Peglau I, ym: Ropiniroli parantaa masennusoireita ja levottomien jalkojen oireyhtymän vaikeusastetta RLS-potilailla: monikeskuksinen, satunnaistettu, lumekontrolloitu tutkimus. J Neurol 2011; 258:1046-1054Crossref, Medline, Google Scholar
10 Kessler RC, Ustün TB: The World Mental Health (WMH) Survey Initiative Version of the World Health Organization (WHO) Composite International Diagnostic Interview (CIDI). Int J Methods Psychiatr Res 2004; 13:93-121Crossref, Medline, Google Scholar
11 Walters AS, LeBrocq C, Dhar A, et al.: International Restless Legs Syndrome Study Group: Validation of the International Restless Legs Syndrome Study Group rating scale for restless legs syndrome. Sleep Med 2003; 4:121-132Crossref, Medline, Google Scholar
12 King MA, Jaffre MO, Morrish E, ym: The validation of a new actigraphy system for the measurement of periodic leg movements in sleep. Sleep Med 2005; 6:507-513Crossref, Medline, Google Scholar
13 Zucconi M, Ferri R, Allen R, ym: International Restless Legs Syndrome Study Group (IRLSSG): Maailman unilääketieteen yhdistyksen (World Association of Sleep Medicine, WASM) viralliset standardit jaksottaisten jalkojen liikkeiden rekisteröintiin ja pisteytykseen unessa (PLMS) ja valveillaoloaikana (PLMW), jotka on kehitetty yhteistyössä kansainvälisen levottomien jalkojen oireyhtymän tutkimusryhmän (International Restless Legs Syndrome Study Group, IRLSSG) työryhmän kanssa. Sleep Med 2006; 7:175-183Crossref, Medline, Google Scholar
14 Szentkiralyi A, Völzke H, Hoffmann W, et al..: Masennusoireiden ja levottomien jalkojen oireyhtymän välinen yhteys kahdessa prospektiivisessa kohorttitutkimuksessa. Psychosom Med 2013; 75:359-365Crossref, Medline, Google Scholar
15 Hornyak M, Hundemer HP, Quail D, et al.: Jalkojen jaksottaisten liikkeiden ja levottomien jalkojen oireyhtymän vaikeusasteen suhde: tutkimus lääkitsemättömillä ja lääkityillä potilailla. Clin Neurophysiol 2007; 118:1532-1537Crossref, Medline, Google Scholar