Rezerwa jajnikowa odnosi się do liczby i jakości jaj, które kobiety posiadają w swoich jajnikach, a które mogłyby doprowadzić do zajścia w ciążę. Aby zrozumieć rezerwę jajnikową, należy zrozumieć dwie ważne koncepcje dotyczące funkcji jajników.
Po pierwsze, kobiety rodzą się ze wszystkimi oocytami (jajami), jakie kiedykolwiek będą posiadały; nie wytwarzają one większej liczby oocytów. Chociaż istnieje około sześciu do ośmiu milionów jaj przy urodzeniu, wiele z nich jest traconych w dzieciństwie, tak że w czasie, gdy kobieta zaczyna miesiączkować, ma tylko około 300 000 do 500 000 jaj w lewo. Podczas typowego cyklu menstruacyjnego 10-30 jajeczek jest codziennie rekrutowanych do wzrostu, ale tylko jedno z nich dominuje i staje się dojrzałym pęcherzykiem gotowym do zapłodnienia w naturalnym cyklu. Reszta obumiera, powodując utratę setek jaj rocznie.
Ta liczba oocytów nadal maleje z miesiąca na miesiąc i nie ma na nią wpływu ciąża lub stosowanie środków antykoncepcyjnych. To uszczuplanie trwa z miesiąca na miesiąc, aż do chwili, gdy pula komórek jajowych jest prawie wyczerpana, pozostawiając kobiecie tylko 100-500 komórek jajowych na jajnik, co prowadzi do menopauzy. Druga koncepcja polega na tym, że nie wszystkie jajeczka w jajnikach są tej samej jakości. W rzeczywistości, większość z przechowywanych jajeczek nie jest w stanie doprowadzić do udanej ciąży. Wiele z nich jest genetycznie nieprawidłowych i albo nie dojdzie do zapłodnienia przez plemniki, albo też powstanie nieprawidłowy zarodek, który szybko obumrze. Uważa się, że kobiety mają tendencję do owulacji swoich najlepszych jajeczek, gdy są młodsze.
Badanie rezerwy jajnikowej jest krytyczną częścią oceny niepłodności.
Istnieje kilka głównych czynników, które należy określić przy dokonywaniu tej oceny. W przypadku nieprawidłowych wyników, można postawić rozpoznanie zmniejszonej rezerwy jajnikowej lub niedoczynności jajników. Diagnoza ta sugeruje spadek zdolności jaj do wywołania zdrowej ciąży. Ogólnie rzecz biorąc, im lepsza jest rezerwa jajnikowa, tym większa jest szansa na zajście w ciążę, przy czym wszystkie inne czynniki są jednakowe (czynnik męski, czynnik maciczny i czynnik jajowodowy). Istnieje kilka sposobów oceny rezerwy jajnikowej u poszczególnych kobiet. Zmniejszanie się płodności w miarę starzenia się jest dobrze udokumentowane i zrozumiałe w każdej kulturze. Badania laboratoryjne, takie jak stężenie w 3. dniu cyklu hormonu folikulotropowego (FSH), hormonu antymullerowskiego (AMH) oraz liczba pęcherzyków antralnych (AFC) są również użytecznymi i stosunkowo łatwymi testami służącymi do oceny rezerwy jajnikowej kobiety. Wreszcie, sposób, w jaki kobieta reaguje na leki indukujące owulację, jest często ostatecznym testem rezerwy jajnikowej. Każdy z tych czynników zostanie omówiony poniżej.
Faktory, które wpływają na rezerwę jajnikową:
Wiek kobiety
Wiek kobiety jest bardzo ważny przy obliczaniu prawdopodobieństwa poczęcia. Powszechnie wiadomo, że płodność maleje wraz z wiekiem matki. Tendencja kobiet do dłuższego oczekiwania na założenie rodziny przyczyniła się do zaobserwowania, że więcej par ma problemy z płodnością z powodu spadku ilości i jakości oocytów. Płodność zaczyna się obniżać u kobiet w wieku dwudziestu kilku lat, a po trzydziestym piątym roku życia spada coraz szybciej. Po ukończeniu czterdziestego roku życia płodność z każdym rokiem znacząco spada. Wiek odgrywa wprawdzie pewną rolę w kształtowaniu się rezerwy jajnikowej kobiety, nie jest to jednak zjawisko ostateczne. Ilość i jakość jajeczek może być różna u kobiet w tym samym wieku. Chociaż postępy w leczeniu niepłodności, takie jak zapłodnienie in vitro, zapewniły wielu parom założenie rodziny, jakość jajeczek jest istotnym czynnikiem ograniczającym sukces.
Dzień 3 Hormon stymulujący pęcherzyki jajnikowe (FSH)
Hormon stymulujący pęcherzyki jajnikowe (FSH) jest jednym z najważniejszych badań krwi w określaniu rezerwy jajnikowej. FSH jest uwalniany przez przysadkę mózgową w mózgu w celu pobudzenia jajników do wytworzenia dominującego pęcherzyka, który powinien zawierać dojrzałą komórkę jajową. FSH znajduje się również w wielu iniekcyjnych lekach gonadotropinowych, stosowanych w celu dojrzewania wielu jajeczek podczas leczenia niepłodności. Badanie FSH, wykonywane w 2, 3 lub 4 dniu cyklu miesiączkowego, znane jest jako jeden z podstawowych testów rezerwy jajnikowej. W tym okresie cyklu, FSH powinno być niskie, aby przygotować się na rozwój pęcherzyków jajnikowych. Jednakże, im niższa jest rezerwa jajnikowa, tym wyższe stężenia FSH są wymagane dla pobudzenia pęcherzyka do wzrostu. Normalne poziomy FSH mogą się różnić w zależności od laboratorium i kliniki. Ważne jest również, aby zrozumieć, że poziomy te mogą się nieznacznie zmieniać z miesiąca na miesiąc. Najwyższy uzyskany poziom jest uważany za najdokładniejszy dla potencjału reprodukcyjnego. Najdokładniejszy poziom jest również określany przez normalny zakres niektórych innych hormonów, na przykład Estradiolu. Jeśli Estradiol jest podwyższony, tłumi on poziom FSH sprawiając, że wydaje się on niższy niż jest w rzeczywistości. Test ten nie jest doskonały i nie jest jedynym czynnikiem decydującym o niepłodności. Poczęcie może być nadal możliwe przy podwyższonym poziomie FSH.
Dzień 3 Poziom FSH Interpretacja FSH
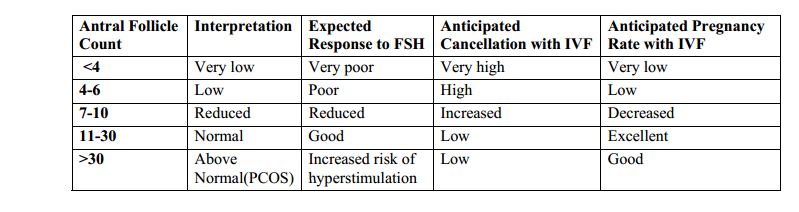
Pęcherzyki centralne są małymi, 2-8 mm torbielami wypełnionymi płynem, które normalnie znajdują się w jajnikach. Określa się je również mianem pęcherzyków testowych. Liczbę pęcherzyków antralnych uzyskuje się poprzez wykonanie dopochwowego badania ultrasonograficznego. Podczas tego badania ultrasonograficznego w 2, 3 lub 4 dniu cyklu dokonuje się pomiaru obu jajników i liczy się liczbę pęcherzyków spoczynkowych na każdym z nich. Spoczywający pęcherzyk zawiera niedojrzałe jajo, które może potencjalnie rozwinąć się w przyszłości. Liczba tych pęcherzyków antralnych może pomóc przewidzieć, ile dojrzałych jajeczek może zostać uwolnionych lub pobranych po stymulacji. Test ten jest ważny w oszacowaniu, jak dobra może być odpowiedź na leki. Ogólnie rzecz biorąc, im więcej pęcherzyków antralnych znajduje się w jajnikach, tym lepsza powinna być odpowiedź kobiety na wstrzyknięcia gonadotropiny.
Oczekiwana interpretacja liczby pęcherzyków antralnych
Hormon antymullerowski (AMH)
Jednym z najnowszych badań krwi stosowanych w celu określenia rezerwy jajnikowej jest AMH. AMH, hormon antymullerowski, jest substancją wytwarzaną przez komórki ziarniste w małych pęcherzykach jajnikowych. Dlatego też uważa się, że stężenie AMH we krwi odzwierciedla wielkość pozostałego zapasu komórek jajowych. AMH prawdopodobnie stanie się hormonem z wyboru przy określaniu rezerwy jajnikowej. Fakt, że AMH jest wydzielany bez zależności od innych hormonów, czyni go bardziej bezpośrednim niż niektóre inne testy. Poziom AMH może być uzyskany w dowolnym dniu cyklu miesiączkowego. Jest to ogromna różnica w stosunku do czasu wykonywania innych testów rezerwy jajnikowej. Chociaż test ten może być uważany za jeden z najdokładniejszych, to jednak nie jest on ostateczny i nie powinien być stosowany samodzielnie dla określenia rezerwy jajnikowej. Czynniki, o których wiadomo, że obniżają poziom AMH, to m.in. wiek, uprzednia chemioterapia lub radioterapia, otyłość oraz chirurgiczne usunięcie jednego jajnika. Poniżej zamieszczono tabelę, która ukazuje pewien wgląd w znaczenie tych poziomów krwi.
Reakcja na Gonadotropiny (wstrzykiwane FSH)
Prawdziwym testem rezerwy jajnikowej jest uważana przez wielu za odpowiedź jajników kobiety na stymulację wstrzykiwanymi gonadotropinami (FSH). Niektórzy lekarze nazywają to „wyzwaniem gonadotropinowym”. W teście tym, kobiecie podaje się FSH w zastrzykach, a jej odpowiedź jest mierzona na podstawie liczby pęcherzyków, które rosną oraz poziomu produkcji estradiolu przez jajniki. Im lepsza jest odpowiedź kobiety, tym większa jest szansa na zajście w ciążę. Bardzo słaba odpowiedź często prowadzi do zalecenia użycia oocytów dawczyni.
Podsumowanie
Wszystkie testy rezerwy jajnikowej mają za zadanie przewidzieć odpowiedź kobiety na leki iniekcyjne. Celem badania rezerwy jajnikowej jest bardziej precyzyjna ocena szansy powodzenia danego leczenia, zwłaszcza IVF. Ponieważ zaangażowanie czasowe, poziom stresu i koszty zapłodnienia in vitro są wysokie, lekarze mogą zniechęcać pary do podjęcia próby leczenia w oparciu o słabe wyniki badań rezerwy jajnikowej. Żaden pojedynczy test nie jest jednak w 100% dokładny i zawsze istnieją wyjątki od tych ogólnych wytycznych. Twój lekarz postara się połączyć wszystkie wyniki testów i zaproponować najlepsze dostępne opcje leczenia.