Perfil de visitas para visualizar perfis de dados sobre condições crônicas e incapacitantes e sobre jovens aposentados e trabalhadores mais velhos.
O uso dos serviços de saúde difere
A população rural é consistentemente menos abastada do que a população urbana no que diz respeito à saúde. As diferenças entre as duas populações nem sempre são substanciais, no entanto. A população rural tem maior probabilidade de se envolver em comportamentos de risco à saúde e de experimentar maiores taxas de condições crônicas e limitações de atividade. Os residentes rurais também são mais propensos a não ter seguro por períodos mais longos de tempo, e são menos propensos que os residentes urbanos a receber alguns tipos de cuidados de saúde, incluindo testes para várias condições crónicas. O acesso limitado aos cuidados de saúde nas zonas rurais está geralmente associado ao facto de haver menos prestadores. Este Perfil compara as pessoas que vivem numa área estatística metropolitana (MSA) com aquelas que não o fazem (não-MSA). As pessoas que residem numa AEM são referidas como residentes urbanos e as que vivem numa AEM não AEM são referidas como residentes rurais. Cerca de um quinto da população dos Estados Unidos reside em uma área rural. Maiores diferenças entre as populações rurais e urbanas podem ser mascaradas como resultado da forma como os dados são reportados. O uso de amplas categorias “urbana” e “rural” pode mascarar algumas diferenças devido a variações substanciais no tamanho e densidade populacional. Por exemplo, uma área rural pode se referir a um município com uma cidade de 10.000 ou mais, ou a uma área fronteiriça que tem uma densidade populacional extremamente baixa, geralmente menos de 6 pessoas por milha quadrada.
A população rural é um pouco menos saudável que a população urbana
Uma proporção maior da população rural do que a população urbana relata uma saúde física e mental pobre. Por exemplo, a proporção de residentes rurais que se queixam de boa saúde física é quase uma vez e meia a proporção de residentes urbanos.
As condições crônicas são um pouco mais comuns entre adultos em áreas rurais
Diferenças nas proporções de adultos em áreas rurais e urbanas com condições crônicas específicas são pequenas, mas o padrão é consistente. As proporções de adultos em áreas rurais com condições crônicas são ligeiramente maiores do que as de adultos em áreas urbanas. Por exemplo, proporções um pouco maiores de homens e mulheres rurais relatam problemas cardíacos, em comparação com suas contrapartidas urbanas (ver Figura 1).
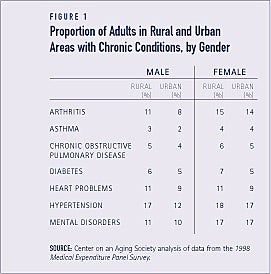
Adultos em áreas rurais apresentam maiores taxas de limitações
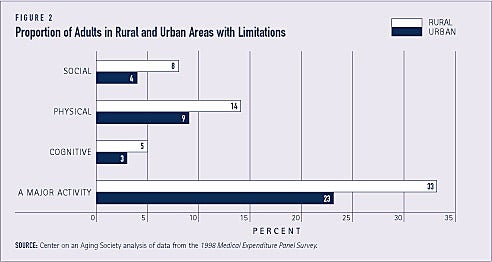
Um terço dos adultos em áreas rurais, em comparação com menos de um quarto dos adultos em áreas urbanas, relatam que são limitados no desempenho de uma atividade principal como trabalho remunerado, tarefas domésticas ou escola. Entre as pessoas com 18 anos ou mais, maiores proporções de residentes rurais do que residentes urbanos também relatam limitações relacionadas a atividades sociais, recreativas ou familiares.
Os adultos em áreas rurais também são mais propensos a relatar limitações físicas. Cerca de 14% em comparação com 9% nas áreas urbanas dizem que têm uma limitação física, incluindo dificuldade para caminhar 10 degraus, 3 quarteirões, ou 1 milha, levantar 10 libras, ficar de pé por 20 minutos, dobrar-se ou inclinar-se, alcançar a cabeça ou usar os dedos para agarrar (ver Figura 2).
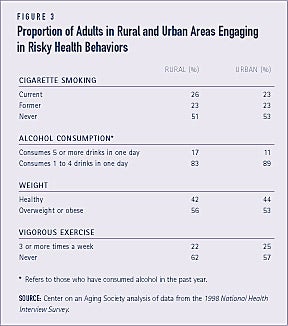
Comportamentos de saúde de risco são um pouco mais comuns entre adultos em áreas rurais
Todos, proporções ligeiramente maiores de adultos em áreas rurais, em comparação com aqueles em áreas urbanas, se envolvem em comportamentos arriscados relacionados à saúde. Por exemplo, 26% dos que residem em áreas rurais, em comparação com 23% dos que residem em áreas urbanas, fumam atualmente. E entre os adultos que consumiram álcool no ano passado, uma proporção maior dos residentes rurais consome em média 5 ou mais bebidas em um dia. Os residentes rurais também têm maior probabilidade de estarem acima do peso ou obesos e de se absterem de exercício físico regular (ver Figura 3).
Os adultos em áreas rurais têm menor probabilidade de serem testados para condições crônicas
Em geral, proporções menores de adultos residentes em uma área rural do que os residentes em uma área urbana são testados para vários tipos de câncer, incluindo câncer de próstata, mama, cólon e pele. Entre os homens com 50 anos ou mais, por exemplo, cerca de 82 por cento dos residentes rurais e 87 por cento dos residentes urbanos já fizeram um exame de próstata. Também, metade dos residentes urbanos com 50 ou mais anos de idade fizeram um exame de fezes de sangue para cancro colo-rectal, comparado com 42 por cento dos residentes rurais com 50 ou mais anos.
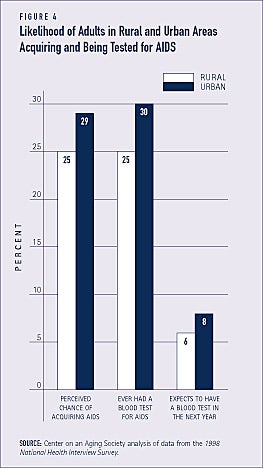
Embora o número de casos de SIDA nas zonas rurais esteja a aumentar rapidamente, os residentes rurais com 18 ou mais anos de idade têm menos probabilidades de fazer o exame de SIDA em comparação com os residentes urbanos (ver Figura 4).(1) Entre os adultos com HIV/AIDS que residem em uma área rural, quase três quartos viajam para uma área urbana para obter seus cuidados de saúde.(2)
Residentes rurais têm maior probabilidade de não terem seguro e permanecerem sem seguro por períodos mais longos de tempo
Entre a população com menos de 65 anos, cerca de 19 por cento dos residentes rurais e 16 por cento dos residentes urbanos não têm seguro. Os residentes rurais tendem a permanecer sem seguro por períodos de tempo mais longos do que os residentes urbanos. Fatores que podem contribuir para essa disparidade incluem a maior porcentagem de autônomos, pequenos negócios e empresas agrícolas em áreas rurais.(3)
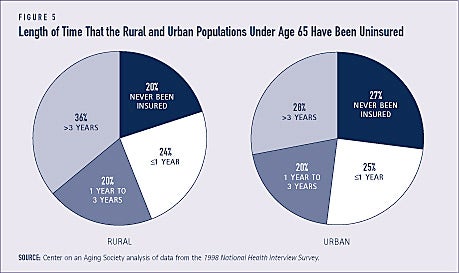
Mais de um terço dos residentes rurais, em comparação com cerca de um quarto dos residentes urbanos, não tem seguro há mais de três anos. Uma proporção maior de residentes urbanos nunca foi segurada, entretanto (ver Figura 5).
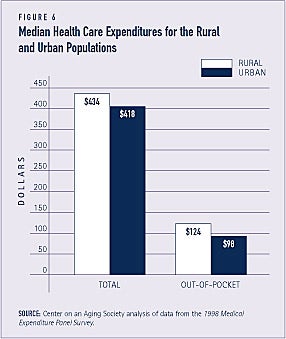
Os gastos com saúde são ligeiramente maiores para a população rural
Os gastos totais com saúde para a população rural – $434 – são ligeiramente maiores do que os da população urbana – $418. Os residentes rurais pagam uma proporção maior – 29% – de seus custos com saúde do que os residentes urbanos – 23% (veja Figura 6).
Poucos prestadores de cuidados de saúde estão disponíveis nas áreas rurais
Menos de 11% dos médicos dos EUA praticam em áreas rurais, porém cerca de 20% da população reside em áreas rurais. Os problemas de recrutamento e retenção de provedores nas áreas rurais estão relacionados a vários fatores, incluindo salários mais baixos, isolamento geográfico dos colegas e oportunidades educacionais, e menos comodidades, como escolas e recreação. O Departamento de Saúde e Serviços Humanos recomenda uma relação provedor-paciente de um médico de atendimento primário para cada 2.000 indivíduos. Mais de 20 milhões de americanos rurais vivem em áreas que têm uma relação de provedor-paciente de 1 a 3.500 ou menos e são designadas federalmente como áreas de carência de profissionais de saúde (HPSAs). Mais de 2.200 médicos são necessários para remover a designação HPSA de todas as áreas rurais, mas mais do dobro desse número é necessário para atingir a proporção recomendada de 1 para 2.000 nessas áreas.(4) A escassez de profissionais de saúde mental nas áreas rurais é ainda mais grave. Mais de três quartos dos municípios designados como HPSAs mentais federais são rurais.(5)
A população rural tem menor probabilidade de receber tratamento dentário
A recepção de tratamento dentário difere entre a população urbana e rural. Entre adultos de 18 a 64 anos, por exemplo, cerca de 66% dos adultos urbanos foram ao dentista no ano passado, em comparação com 59% dos adultos rurais. Esta disparidade está provavelmente relacionada com a baixa oferta de dentistas nas zonas rurais. Há 29 dentistas por 100.000 residentes na maioria das áreas rurais, comparado a 61 por 100.000 nas áreas urbanas.(6)
As taxas de emprego são mais baixas para pessoas com DPOC
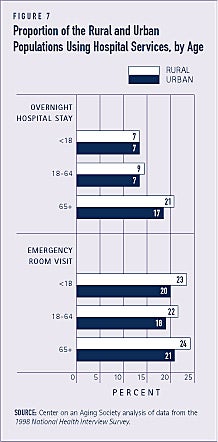
A população rural é um pouco mais provável que a população urbana utilize os serviços hospitalares, incluindo visitas de emergência e pernoites em hospitais. Cerca de 10% dos residentes rurais, comparados com 8% dos residentes urbanos, pernoitaram no hospital no último ano (ver Figura 7). A escassez de médicos de atenção primária nas áreas rurais é um fator que pode contribuir para um maior uso dos serviços hospitalares.
Apesar da população com 65 anos ou mais, aqueles em áreas rurais recebem menos serviços de saúde domiciliar e têm resultados piores do que aqueles em áreas urbanas. Os idosos rurais têm maior probabilidade de serem hospitalizados, por exemplo.(7)
TELEMEDICINA PODE BRINCAR SERVIÇOS PARA AS ZONAS SUJEITADAS
Telemedicina oferece o potencial de fornecer serviços de saúde através de grandes distâncias para as áreas urbanas e rurais mal servidas. A telemedicina é o uso das tecnologias de comunicação eletrônica e de informação para a prestação de cuidados clínicos à distância. Ela pode fornecer a indivíduos em áreas rurais acesso a teleconsultas com provedores de cuidados de saúde e especialistas que de outra forma poderiam não ocorrer. A telemedicina também pode ajudar a atrair e reter prestadores de cuidados de saúde em áreas rurais, fornecendo treinamento contínuo e interação com outros prestadores.
A falta de reembolso de seguro tem sido uma barreira para trazer a telemedicina para áreas mal servidas, mas é provável que seja um fator menor no futuro. O Medicare, Medicaid e SCHIP Beneficiary Improvement and Protection Act of 2000 permite que o Medicare reembolse totalmente o médico consultor em uma teleconsulta com um paciente e médico referente. A lei também permite Medicare para fornecer teleconsultas em todas as áreas rurais.(8) A partir de junho de 2002, 18 estados forneceram reembolso Medicaid para telemedicina e 2 estados estavam desenvolvendo planos para cobrir telemedicina.(9) Vários estados, incluindo Califórnia, Louisiana e Texas, aprovaram leis que exigem companhias de seguros privados para cobrir a telemedicina.(10)
1. Associação Nacional de Saúde Rural (1997). HIV/AIDS in America.
2. Schur, C. et al. (2002). “Where to Seek Care”: An Examination of People in
Rural Areas with HIV/AIDS”. Journal of Rural Health, 18(2): 337-47.
3. NRHA (1999). Access to Health Care For the Uninsured in Rural and Frontier America.
4. North Carolina Rural Health Research Program (1997). Fatos Sobre…Médicos Rurais. Washington, DC: Escritório Federal de Políticas de Saúde Rural, Departamento de Saúde e Serviços Humanos dos EUA.
5. Associação Psicológica Americana (2000). The Critical Need For Psychologists in Rural America.
6. CDC (2001). Health United States, 2001: Urban and Rural Chartbook. Hyattsville, MD: NCHS.
7. Schlenker, M. et al. (2002). “Rural-Urban Home Health Care Differences Before the Balanced Budget Act of 1997”. Journal of Rural Health, 18(2): 359-72.
8. MEDPAC (2001). Relatório para o Congresso: Medicare in Rural America. Washington, DC: MEDPAC.
9. Center for Medicare and Medicaid Services (5 de junho de 2002). Medicaid e Telemedicina.
10. Orloff, T. (1998). State Challenges and Opportunities in Rural and Frontier Health Care Delivery. Washington, DC: National Governors’ Association.
ABOUT THE DATA
Antes de notar o contrário, os dados apresentados neste Perfil são de duas pesquisas nacionais da população civil não institucionalizada dos Estados Unidos. O National Health Interview Survey (NHIS), realizado anualmente pelo National Center for Health Statistics, é a principal fonte de informação sobre a saúde da população dos Estados Unidos. A Pesquisa do Painel de Despesas Médicas (MEPS) de 1998, co-patrocinada pela Agência de Pesquisa e Qualidade em Saúde e pelo Centro Nacional de Estatísticas de Saúde, fornece estimativas nacionais do uso, gastos, fontes de pagamento e cobertura de seguro de saúde.
ABOUT THE PROFILES
Este é o segundo conjunto de Perfis de Dados da série, Desafios para o Século XXI: Condições Crónicas e incapacitantes. A série é apoiada por um subsídio da Fundação Robert Wood Johnson. Este Perfil foi escrito por Lee Shirey com a assistência de Laura Summer. É o sétimo da série. Os perfis anteriores incluem:
1. Triagem para Condições Crônicas: Serviços subutilizados
2. Obesidade Infantil: Uma ameaça à saúde para a vida
3. Deficiência Visual: Uma preocupação crescente à medida que a população envelhece
4. Cancro: Uma grande preocupação nacional
5. Prescrição de medicamentos: Um componente vital dos cuidados de saúde
6. Doença Pulmonar Obstrutiva Crónica: Uma condição crônica que limita as atividades
O Center on an Aging Society é um grupo político não partidário baseado em Washington, localizado no Instituto de Pesquisa e Políticas de Saúde da Universidade de Georgetown. O Centro estuda o impacto das mudanças demográficas nas instituições públicas e privadas e na segurança econômica e sanitária das famílias e pessoas de todas as idades.