Vizitați profilurile pentru a vizualiza profilurile de date privind afecțiunile cronice și invalidante și privind tinerii pensionari și lucrătorii mai în vârstă.
Utilizarea serviciilor de asistență medicală diferă
Populația rurală este în mod constant mai puțin înstărită decât cea urbană în ceea ce privește sănătatea. Cu toate acestea, diferențele dintre cele două populații nu sunt întotdeauna substanțiale. Populația rurală are o probabilitate mai mare de a se angaja în comportamente riscante legate de sănătate și de a se confrunta cu rate mai mari de afecțiuni cronice și limitări ale activității. De asemenea, este mai probabil ca locuitorii din mediul rural să fie neasigurați pentru perioade mai lungi de timp și este mai puțin probabil ca locuitorii din mediul urban să beneficieze de anumite tipuri de asistență medicală, inclusiv de teste pentru diverse afecțiuni cronice. Accesul limitat la asistență medicală în zonele rurale este, în general, asociat cu faptul că există mai puțini furnizori. Acest profil compară persoanele care locuiesc într-o zonă statistică metropolitană (MSA) cu cele care nu locuiesc în această zonă (non-MSA). Persoanele care locuiesc într-o MSA sunt denumite rezidenți urbani, iar cele care locuiesc într-o non-MSA sunt denumite rezidenți rurali. Aproximativ o cincime din populația Statelor Unite locuiește într-o zonă rurală. Diferențele mai mari dintre populația rurală și cea urbană pot fi mascate ca urmare a modului în care sunt raportate datele. Utilizarea unor categorii largi de „urban” și „rural” poate masca unele diferențe din cauza variațiilor substanțiale în ceea ce privește mărimea și densitatea populației. De exemplu, o zonă rurală se poate referi la un județ cu un oraș de 10.000 de locuitori sau mai mult, sau la o zonă de frontieră care are o densitate extrem de scăzută a populației, de obicei mai puțin de 6 persoane pe kilometru pătrat.
Populația rurală este ceva mai puțin sănătoasă decât cea urbană
O proporție mai mare de populație rurală decât cea urbană raportează o sănătate fizică și mentală de la medie la proastă. De exemplu, proporția rezidenților din mediul rural care raportează o stare de sănătate fizică de la mediocră la slabă este de aproape o dată și jumătate mai mare decât cea a rezidenților din mediul urban.
Afecțiunile cronice sunt ceva mai frecvente în rândul adulților din mediul rural
Diferențele în ceea ce privește proporțiile de adulți din mediul rural și urban cu afecțiuni cronice specifice sunt mici, dar modelul este consecvent. Proporțiile adulților din zonele rurale cu afecțiuni cronice sunt ușor mai mari decât cele ale omologilor lor din mediul urban. De exemplu, proporții ceva mai mari de bărbați și femei din mediul rural raportează probleme cardiace, în comparație cu omologii lor din mediul urban (a se vedea figura 1).
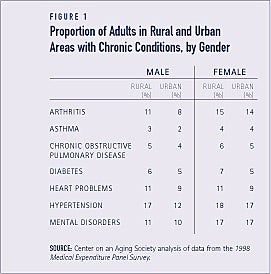
Adulții din zonele rurale se confruntă cu rate mai mari de limitări
O treime dintre adulții din zonele rurale, în comparație cu mai puțin de un sfert dintre adulții din zonele urbane, raportează că sunt limitați în desfășurarea unei activități majore, cum ar fi munca plătită, treburile casnice sau școala. În rândul persoanelor în vârstă de 18 ani și peste, proporții mai mari de rezidenți din mediul rural decât cei din mediul urban raportează, de asemenea, limitări legate de activități sociale, recreative sau de familie.
Adulții din zonele rurale sunt, de asemenea, mai predispuși să raporteze limitări fizice. Aproximativ 14 la sută, comparativ cu 9 la sută în zonele urbane, declară că au o limitare fizică, inclusiv dificultăți în a merge 10 pași, 3 blocuri sau 1 milă, în a ridica 10 kilograme, în a sta în picioare timp de 20 de minute, în a se apleca sau a se apleca, în a se întinde peste cap sau în a folosi degetele pentru a apuca (a se vedea figura 2).
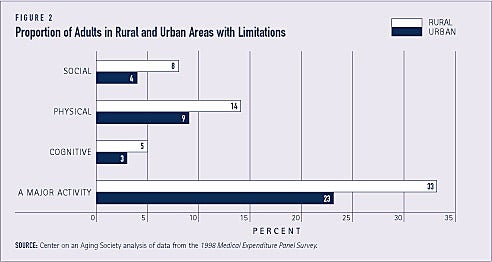
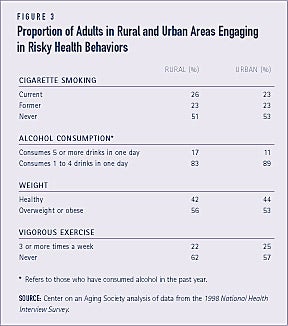
Comportamentele riscante în materie de sănătate sunt ceva mai frecvente în rândul adulților din zonele rurale
În general, proporții ușor mai mari de adulți din zonele rurale, în comparație cu cei din zonele urbane, se angajează în comportamente riscante legate de sănătate. De exemplu, 26 la sută dintre cei care locuiesc într-o zonă rurală, comparativ cu 23 la sută dintre cei care locuiesc într-o zonă urbană, fumează în prezent. Iar în rândul adulților care au consumat alcool în ultimul an, o proporție mai mare de rezidenți din mediul rural consumă în medie 5 sau mai multe băuturi într-o zi. Rezidenții din mediul rural au, de asemenea, o probabilitate mai mare de a fi supraponderali sau obezi și de a se abține de la exerciții fizice regulate (a se vedea figura 3).
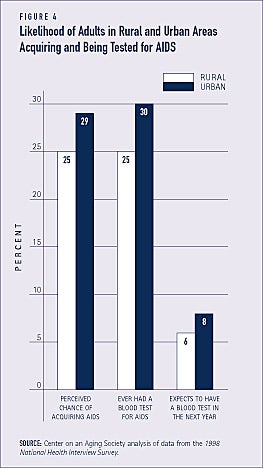
Adulții din zonele rurale au o probabilitate mai mică de a fi testați pentru afecțiuni cronice
În general, proporții mai mici de adulți care locuiesc într-o zonă rurală decât cei care locuiesc într-o zonă urbană sunt examinați pentru diferite tipuri de cancer, inclusiv cancer de prostată, de sân, de colon și de piele. În rândul bărbaților cu vârsta de 50 de ani și peste, de exemplu, aproximativ 82 la sută dintre rezidenții din mediul rural și 87 la sută dintre cei din mediul urban au făcut un examen de prostată. De asemenea, jumătate dintre rezidenții din mediul urban cu vârsta de 50 de ani și peste și-au făcut un test de sânge din scaun pentru cancer colo-rectal, comparativ cu 42 la sută dintre rezidenții din mediul rural cu vârsta de 50 de ani și peste.
Deși numărul de cazuri de SIDA în zonele rurale este în creștere rapidă, rezidenții din mediul rural cu vârsta de 18 ani și peste au mai puține șanse de a fi testați pentru SIDA în comparație cu rezidenții din mediul urban (a se vedea figura 4).(1) Dintre adulții cu HIV/SIDA care locuiesc într-o zonă rurală, aproape trei sferturi se deplasează într-o zonă urbană pentru a obține asistență medicală.(2)
Rezidenții din mediul rural au o probabilitate mai mare de a fi neasigurați și de a rămâne neasigurați pentru perioade mai lungi de timp
În rândul populației sub 65 de ani, aproximativ 19 la sută dintre rezidenții din mediul rural și 16 la sută dintre rezidenții din mediul urban nu sunt asigurați. Rezidenții din mediul rural tind să rămână neasigurați pentru perioade mai lungi de timp decât cei din mediul urban. Printre factorii care pot contribui la această disparitate se numără procentul mai mare de persoane care desfășoară activități independente, întreprinderi mici și întreprinderi agricole în zonele rurale.(3)
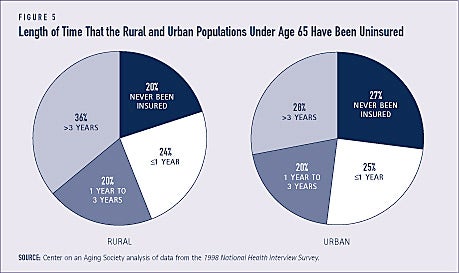
Peste o treime dintre rezidenții din mediul rural, în comparație cu aproximativ un sfert dintre rezidenții din mediul urban, nu sunt asigurați de mai mult de trei ani. Cu toate acestea, o proporție mai mare de rezidenți din mediul urban nu au fost niciodată asigurați (a se vedea figura 5).
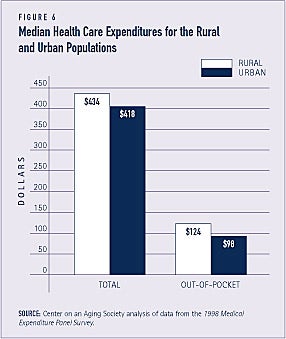
Cheltuielile pentru îngrijirea sănătății sunt ușor mai mari pentru populația rurală
Cheltuielile totale medii pentru îngrijirea sănătății pentru populația rurală – 434 de dolari – sunt ușor mai mari decât cele pentru populația urbană – 418 de dolari. Rezidenții din mediul rural plătesc o proporție mai mare – 29% – din costurile de îngrijire a sănătății din buzunar decât rezidenții din mediul urban – 23% (a se vedea figura 6).
Cei mai puțini furnizori de asistență medicală sunt disponibili în zonele rurale
Mai puțin de 11% din medicii din SUA practică în zonele rurale, deși aproximativ 20% din populație locuiește în zonele rurale. Problemele de recrutare și de păstrare a furnizorilor în zonele rurale sunt legate de mai mulți factori, inclusiv de salariile mai mici, de izolarea geografică față de colegi și de oportunitățile educaționale, precum și de mai puține facilități, cum ar fi școlile și activitățile recreative. Departamentul de Sănătate și Servicii Umane recomandă un raport furnizor/pacient de un medic de îngrijire primară la fiecare 2.000 de persoane. Peste 20 de milioane de americani din mediul rural trăiesc în zone care au un raport furnizor-pacient de 1 la 3.500 sau mai puțin și care sunt desemnate la nivel federal ca zone cu deficit de profesioniști din domeniul sănătății (HPSAs). Mai mult de 2.200 de medici sunt necesari pentru a elimina desemnarea HPSA din toate zonele rurale, dar este necesar un număr de peste două ori mai mare pentru a atinge raportul recomandat de 1 la 2.000 în aceste zone(4).(4) Deficitul de profesioniști în domeniul sănătății mintale în zonele rurale este și mai grav. Mai mult de trei sferturi dintre comitatele desemnate ca HPSA mentale federale sunt rurale.(5)
Populația rurală are mai puține șanse de a beneficia de asistență stomatologică
Recepția de asistență stomatologică diferă între populația urbană și cea rurală. În rândul adulților cu vârste cuprinse între 18 și 64 de ani, de exemplu, aproximativ 66% dintre adulții din mediul urban au fost la dentist în ultimul an, în comparație cu 59% dintre adulții din mediul rural. Această disparitate este probabil legată de oferta scăzută de stomatologi în zonele rurale. Există 29 de dentiști la 100.000 de locuitori în majoritatea zonelor rurale, comparativ cu 61 la 100.000 în zonele urbane.(6)
Ratele de ocupare a forței de muncă sunt mai mici pentru persoanele cu BPOC
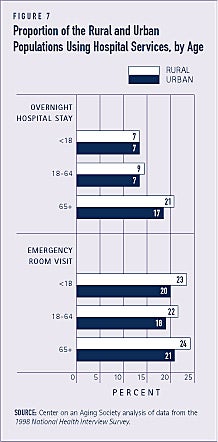
Populația rurală este ceva mai predispusă decât cea urbană să utilizeze serviciile spitalicești, inclusiv vizitele la camera de urgență și spitalizarea peste noapte. Aproximativ 10 la sută dintre locuitorii din mediul rural, comparativ cu 8 la sută dintre locuitorii din mediul urban, au rămas peste noapte în spital în ultimul an (a se vedea figura 7). Lipsa medicilor de îngrijire primară în zonele rurale este un factor care poate contribui la o utilizare mai mare a serviciilor spitalicești.
În rândul populației cu vârsta de 65 de ani și peste, cei din zonele rurale primesc mai puține servicii de îngrijire medicală la domiciliu și au rezultate mai proaste decât cei din zonele urbane. Vârstnicii din mediul rural au o probabilitate mai mare de a fi spitalizați, de exemplu.(7)
TELEMEDICINA POATE ATINGE SERVICIILE ÎN ZONELE NEAȘTEPTATE
Telemedicina oferă potențialul de a furniza servicii de asistență medicală pe distanțe mari în zonele urbane și rurale insuficient deservite. Telemedicina este utilizarea comunicațiilor electronice și a tehnologiilor informaționale pentru a oferi asistență clinică la distanță. Ea poate oferi persoanelor din zonele rurale acces la teleconsultări cu furnizori de asistență medicală și specialiști care altfel nu ar putea avea loc. Telemedicina poate contribui, de asemenea, la atragerea și păstrarea furnizorilor de asistență medicală în zonele rurale prin furnizarea de formare continuă și interacțiunea cu alți furnizori.
Fără rambursare de asigurări a fost o barieră în calea introducerii telemedicinei în zonele insuficient deservite, dar este probabil să fie un factor mai puțin important în viitor. Legea privind îmbunătățirea și protecția beneficiarilor Medicare, Medicaid și SCHIP din 2000 permite Medicare să ramburseze integral medicul consultant în cadrul unei teleconsultări cu un pacient și un medic curant. Legea permite, de asemenea, ca Medicare să furnizeze teleconsultări în toate zonele rurale(8).(8) În iunie 2002, 18 state asigurau rambursarea Medicaid pentru telemedicină și 2 state dezvoltau planuri de acoperire a telemedicinei(9).(9) Mai multe state, inclusiv California, Louisiana și Texas, au adoptat legi care impun companiilor de asigurări private să acopere telemedicina(10)
1. Asociația Națională de Sănătate Rurală (1997). HIV/SIDA în America.
2. Schur, C. et al. (2002). „Where to Seek Care: An Examination of People in
Rural Areas with HIV/AIDS”. Journal of Rural Health, 18(2): 337-47.
3. NRHA (1999). Access to Health Care For the Uninsured in Rural and Frontier America.
4. North Carolina Rural Health Research Program (1997). Fapte despre…medicii din mediul rural. Washington, DC: Federal Office of Rural Health Policy, U.S. Dept. of Health and Human Services.
5. Asociația Americană de Psihologie (2000). The Critical Need For Psychologists in Rural America.
6. CDC (2001). Health United States, 2001: Urban and Rural Chartbook. Hyattsville, MD: NCHS.
7. Schlenker, M. et al. (2002). „Rural-Urban Home Health Care Differences Before the Balanced Budget Act of 1997”. Journal of Rural Health, 18(2): 359-72.
8. MEDPAC (2001). Raport către Congres: Medicare în America rurală. Washington, DC: MEDPAC.
9. Centrul pentru servicii Medicare și Medicaid (5 iunie 2002). Medicaid and Telemedicine.
10. Orloff, T. (1998). State Challenges and Opportunities in Rural and Frontier Health Care Delivery. Washington, DC: National Governors’ Association.
Despre date
Dacă nu se specifică altfel, datele prezentate în acest profil provin din două sondaje naționale ale populației civile neinstituționalizate din Statele Unite. Ancheta națională de sănătate (National Health Interview Survey – NHIS), realizată anual de către Centrul Național pentru Statistici de Sănătate, este principala sursă de informații privind starea de sănătate a populației din Statele Unite. Ancheta Medical Expenditure Panel Survey (MEPS) din 1998, co-sponsorizată de Agency for Health-care Research and Quality (Agenția pentru cercetare și calitate în domeniul asistenței medicale) și de National Center for Health Statistics (Centrul Național pentru Statistică în domeniul Sănătății), furnizează estimări naționale privind utilizarea asistenței medicale, cheltuielile, sursele de plată și acoperirea de asigurări.
Despre profiluri
Acesta este al doilea set de profiluri de date din seria Provocări pentru secolul XXI: Afecțiuni cronice și invalidante. Seria este susținută de un grant din partea Fundației Robert Wood Johnson. Acest Profil a fost redactat de Lee Shirey cu asistența Laurei Summer. Acesta este al șaptelea din serie. Profilurile anterioare includ:
1. Depistarea afecțiunilor cronice: Servicii subutilizate
2. Obezitatea infantilă: O amenințare la adresa sănătății pe tot parcursul vieții
3. Deficiența vizuală: O preocupare în creștere pe măsură ce populația îmbătrânește
4. Cancerul: O preocupare națională majoră
5. Medicamente cu prescripție medicală: O componentă vitală a asistenței medicale
6. Boala pulmonară obstructivă cronică: O afecțiune cronică care limitează activitățile
Centrul pentru o societate în curs de îmbătrânire este un grup politic nepartizan cu sediul la Washington, situat în cadrul Institutului pentru cercetare și politici în domeniul sănătății al Universității Georgetown. Centrul studiază impactul schimbărilor demografice asupra instituțiilor publice și private și asupra securității economice și de sănătate a familiilor și persoanelor de toate vârstele
.