
Imagen : «El cuerpo humano requiere una ingesta mínima de agua para poder mantener la vida antes de que se produzca una deshidratación leve y luego grave» by Pan American Health Organisation. Licencia: CC BY-ND 2.0
Resumen
La deshidratación se define como la pérdida excesiva de agua del organismo. El equilibrio entre la ingesta de líquidos y la pérdida de líquidos del cuerpo es muy desproporcionado en la deshidratación. La gravedad de la deshidratación varía de leve a grave, y la deshidratación puede ser mortal cuando la pérdida de líquidos supera el 15% del agua corporal total.
La hipovolemia se define como la disminución del volumen circulatorio debido a la pérdida de sangre o plasma.
Patofisiología de la deshidratación
El agua corporal total se distribuye en compartimentos extracelulares e intracelulares. El compartimento extracelular contiene un tercio del agua corporal total y está formado por los espacios intravascular, intersticial y transcelular. El compartimento intracelular contiene dos tercios del agua corporal total y está formado por el líquido del interior de las células del organismo. En la deshidratación, el líquido del compartimento extracelular se agota primero, seguido del líquido del espacio intracelular. La pérdida de líquido del espacio intracelular provoca la contracción celular y la disfunción metabólica.
La deshidratación se produce por la disminución de la ingesta de agua, el aumento de la pérdida de líquido o ambos. En los ancianos, la alteración de la sensación de sed, las enfermedades crónicas, la fiebre y los mareos son causas comunes de la disminución de la ingesta de agua. Las causas más comunes del aumento de la pérdida de líquidos son los vómitos, la diarrea, la diuresis y la sudoración. Trabajar en tiempo caluroso sin reponer agua y electrolitos es otra causa común de deshidratación.
La deshidratación puede clasificarse según la concentración sérica de sodio en deshidratación hipernatrémica, hiponatrémica o isonatrémica.
- Si la pérdida de agua es mayor en comparación con la pérdida de sodio, entonces la concentración sérica de sodio aumenta, dando lugar a una deshidratación hipernatrémica (o hipertónica).
- Si la pérdida de agua va acompañada de una pérdida excesiva de sodio, entonces la concentración sérica de sodio disminuye, dando lugar a una deshidratación hiponatrémica (o hipotónica).
- Si el agua y el sodio se pierden al mismo ritmo, entonces la concentración sérica de sodio permanece igual. Esto se denomina deshidratación isonatrémica (o isotónica).
Además de la hipernatremia y la hiponatremia, también pueden producirse otros desequilibrios electrolíticos:
- Hipercalemia, que se produce en la diabetes mellitus insulinodependiente, la enfermedad de Addison y la insuficiencia renal.
- Hipocalemia, que se produce por el aumento de la pérdida de potasio en la diarrea y los vómitos graves.
- También pueden producirse hipermagnesemia e hiperfosfatemia por el aumento de las concentraciones de magnesio y fosfato, respectivamente.
Evaluación del sodio corporal total
- La disminución del sodio corporal total produce signos de depleción de volumen, incluyendo:
- Membranas mucosas secas
- Disminución de la turgencia de la piel (tienda de campaña de la piel cuando se pellizca la piel)
- Disminución de la presión arterial y aumento del pulso (taquicardia refleja) al sentarse desde la posición supina (i.e., prueba de inclinación positiva)
- El aumento del sodio corporal total puede producir derrames en la cavidad corporal (ascitis) y edema con fóvea.
- El edema con fóvea dependiente se debe a un exceso de líquido que contiene sodio en el espacio intersticial (más de 2-3 L).
-
- Causado por el bajo contenido de proteínas en el líquido edematoso
- El líquido obedece a la ley de la gravedad y se desplaza hacia la porción más dependiente del cuerpo (tobillos al estar de pie).
-
- La ecuación de Starling describe las fuerzas que regulan la producción de líquido intersticial; en la situación de aumento del sodio corporal total. Las presiones de Starling se alteran para producir edema con fóvea y derrames corporales.
- Un incremento del sodio corporal total aumenta la presión hidrostática del plasma debido a un aumento del volumen plasmático.
- Un incremento del sodio corporal total aumenta el peso del paciente y es la causa más común de aumento de peso en un paciente hospitalizado.
- Un sodio corporal total normal se asocia con una turgencia e hidratación de la piel normales.
- El movimiento de fluidos a través de una pared capilar hacia el espacio intersticial es impulsado por las presiones de Starling (no por ósmosis).
- La dirección neta del movimiento de fluidos depende de qué presión de Starling sea dominante.
- Un aumento de la presión hidrostática del plasma o una disminución de la presión oncótica del plasma (es decir, la albúmina sérica), hace que el líquido se difunda fuera de los capilares y las vénulas hacia el espacio intersticial, lo que da lugar a un edema con fóvea dependiente y a derrames en la cavidad corporal.
Signos y síntomas de la deshidratación
La mayoría de los pacientes con deshidratación presentan:
- Sed
- Dolores de cabeza
- Fatiga
Los síntomas de la deshidratación leve incluyen:
- Estreñimiento
- Boca seca
- Mareos
- Bajo volumen de orina (a menos que la causa de la deshidratación sea poliuria)
Los síntomas de una deshidratación más grave incluyen:
- Piel seca
- Ojos hundidos
- Membranas mucosas secas
- Confusión
- Mareos
- Hipotensión
- Taquicardia
- Fiebre
- Poca elasticidad de la piel
- Alargo
- Oliguria
- Convulsiones
- Shock
- Coma
- Muerte
.
También pueden presentarse signos de hipovolemia, incluyendo:
- Taquicardia
- Hipotensión ortostática
- Venas planas en el cuello
La deshidratación es más evidente clínicamente en los ancianos, especialmente cuando hace calor, debido a la alteración de la sensación de sed. Los pacientes ancianos u hospitalizados mostrarán signos de irritabilidad y, ocasionalmente, delirio.
Deshidratación isotónica
La deshidratación isotónica es una condición en la que tanto el agua como el sodio se pierden proporcionalmente y la concentración sérica de sodio mantiene una osmolalidad sérica normal. La osmolalidad sérica determina el movimiento de fluidos y electrolitos a través de las membranas. La osmolalidad sérica normal es de 285-295 mOsm/kg.
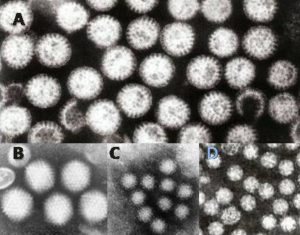
Imagen: «Micrografías electrónicas de virus que causan gastroenteritis en humanos. A = Rotavirus (Rotavirus), B = Adenovirus (Adenoviridae), C = Norovirus (Norovirus) y D = Astrovirus (Astroviridae). Se muestran con el mismo aumento de aproximadamente 200.000 x» por el Dr. Graham Beards en es.wikipedia. Licencia: CC BY 3.0
Causas de la deshidratación isotónica
- Vómitos y diarrea: la diarrea acuosa severa y los vómitos pueden poner en peligro la vida, especialmente en los niños. Las personas con gastroenteritis pueden perder cantidades notables de líquidos y electrolitos en poco tiempo y su reposición por vía oral es limitada debido a los vómitos recurrentes, lo que puede dar lugar a una deshidratación grave.
- Sudoración excesiva: el ejercicio vigoroso, especialmente en clima húmedo, aumentará la sudoración y provocará la pérdida de líquidos y electrolitos.
Si no se corrige la deshidratación, se producirá una lesión renal por rotura muscular y acidosis láctica.
Valores de laboratorio en la deshidratación isotónica
La deshidratación isotónica mostrará valores de laboratorio séricos normales, incluyendo una osmolalidad normal (285-295 mOsm/kg) y un sodio sérico normal (135-145 mmol/L).
El volumen urinario estará disminuido con una baja excreción fraccional de sodio y un aumento de la gravedad específica.
La deshidratación isotónica puede dar lugar a una elevación de las enzimas hepáticas y pancreáticas y a una disminución de la tasa de filtración glomerular. La deshidratación también puede dar lugar a diversos desequilibrios electrolíticos que afectarán al cuadro clínico y al pronóstico.
Deshidratación hipertónica
La deshidratación hipertónica se produce cuando la excreción de agua del organismo supera a la de sodio, dando lugar a un aumento de la concentración de sodio en el líquido extracelular (hipernatremia). La osmolalidad de la sangre aumenta, lo que hace que el agua pase del espacio intracelular al extracelular.
Causas de la deshidratación hipertónica
- Fiebre: La fiebre aumentará la frecuencia respiratoria y, por tanto, la pérdida de agua. La sudoración también aumenta para reducir la temperatura corporal. La ingesta de agua suele disminuir durante la fiebre, lo que agravará la deshidratación.
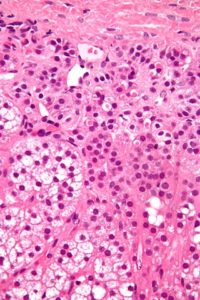
Imagen: «Micrografía de cuerpos de espironolactona. Tinción H&E.» by Nephron – Own work. Licencia: CC BY-SA 3.0
- Poliuria: El aumento de la pérdida de agua en la orina causa deshidratación hipertónica y puede ocurrir en la diabetes mellitus, la diabetes insípida o con el uso de diuréticos.
- Disminución de la ingesta de agua
- Sudación excesiva
- Enfermedad renal terminal
- Bebida de orina o agua de mar para sobrevivir
Valores de laboratorio en la deshidratación hipertónica
La osmolalidad sérica superará los 300 mOsm/kg y el sodio sérico superará los 150 mEq/L.
El volumen urinario disminuirá a menos que la causa de la deshidratación sea la poliuria o el uso de diuréticos.
La gravedad específica será elevada y la excreción fraccional de sodio también aumentará.
| Alteración del compartimento | POsm/Na+ | Volumen del ECF | Volumen del ICF | Condiciones |
| Hiperglucemia | Aumento de la glucosa
Disminución del Na+ (efecto de dilución) |
Contraída | Contraída |
|
| Cambios hipertónicos | ||||
| Pérdida hipotónica de Na+ | Disminución del TBNa+
Disminución del TBW |
Contraído | Contraído |
|
| Pérdida de agua | Aumento del TBNa+
Disminución del TBW |
Contratada (leve)
Turgencia cutánea normal |
Contratada |
|
| Ganancia hipertónica de Na+ | Aumento del TBNa+
Aumento del TBW |
Expandido | Contraído |
|
ECF, líquido extracelular; ICF, líquido intracelular; TBNa+, sodio corporal total; TBW, agua corporal total
Deshidratación hipotónica
La deshidratación hipotónica se produce cuando la pérdida de sodio es mayor que la de agua, lo que provoca una disminución de la osmolalidad sérica. Esto provoca un desplazamiento de agua del espacio extracelular al espacio intracelular. Las células se hinchan y puede producirse un edema cerebral.
La hiponatremia puede ser aguda o crónica. Si la pérdida de sodio se produce durante más de 48 horas, se convierte en hiponatremia crónica, y el organismo puede adaptarse a este estado. El desequilibrio de sodio se manifiesta principalmente como síntomas neurológicos que van desde dolores de cabeza, náuseas, letargo y, potencialmente, confusión, coma y muerte.
El término hiponatremia debe utilizarse con precaución en los casos de deshidratación, ya que la mayoría de los casos de hiponatremia implican un exceso de retención de agua y no una deshidratación.
Causas de la deshidratación hipotónica
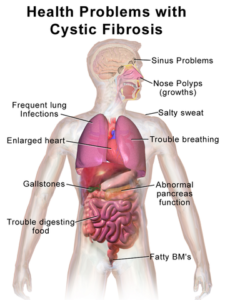
Imagen: «Problemas de salud de la fibrosis quística» por el equipo de Blausen.com. «Galería de Blausen 2014». Revista de medicina de la Wikiversidad. DOI:10.15347/wjm/2014.010. Licencia: CC BY 3.0
- Enfermedad de Addison
- Acidosis tubular renal
- Causas iatrogénicas: fluidos hipotónicos o suero salino regular utilizado para la hidratación intravenosa en pacientes con golpe de calor o diarrea
- Diuréticos: diuréticos de asa, tiazídicos y osmóticos, especialmente con el uso prolongado
- Fibrosis quística
Valores de laboratorio en la deshidratación hipotónica
El sodio sérico y la osmolalidad sérica serán inferiores al rango normal.
La gravedad específica de la orina estará disminuida
La excreción de sodio de la orina estará disminuida.
Trastornos isotónicos e hipotónicos de los líquidos: Resumen
| Alteración de los compartimentos | POsm/Na+ | Volumen del FEC | Volumen del FIC | Condiciones |
| Normal | Normal | Normal | Normal | |
| Cambios isotónicos e hipotónicos | ||||
| Pérdida isotónica | Normal, ↓TBNa+/ ↓TBW | Contraída | Normal |
|
| Ganancia isotónica | Normal, TBNa+/ TBW | Aumentado | Normal |
|
| Pérdida hipertónica de Na+ | Disminuido, ↓↓ TBNa+/ ↓TBW | Contraída | Extraída |
|
| Ganancia hipotónica de Na+ | Disminución, TBNa+/ TBW | Ampliado | Ampliado |
|
| Disminuido, TBNa+/ TBW | Ampliado
Alteración de la presión de Starling |
Ampliado |
|
|
ECF, líquido extracelular; LCI, líquido intracelular; TBNa+, sodio corporal total; TBW, agua corporal total
Complicaciones de la deshidratación:
- Choque hipovolémico: La deshidratación grave provocará un volumen sanguíneo bajo y un choque hipovolémico. Puede conducir a un daño importante de los órganos finales a través de la acidosis y puede causar una lesión renal aguda que puede ser fatal.
- Convulsiones: El desequilibrio de sodio puede causar una excitabilidad neuronal anormal, dando lugar a confusión, convulsiones, delirio y coma. Las convulsiones en pacientes deshidratados pueden ser iatrogénicas o causadas por la rápida corrección de las anomalías subyacentes del sodio sérico. La solución salina hipotónica, si se utiliza en pacientes hipernatrémicos, disminuirá rápidamente la osmolalidad del plasma y el agua se desplazará al espacio intracelular, dando lugar a edema cerebral y convulsiones.
- Arritmias cardíacas: Los desequilibrios de potasio causados por la deshidratación pueden afectar a los músculos y causar arritmias cardíacas potencialmente mortales, fatiga, debilidad y descomposición muscular.
- Insolación: Durante el ejercicio o mientras se trabaja en un ambiente caluroso, se recomienda la ingesta de líquidos para evitar el agotamiento por calor o incluso la insolación.
- Insuficiencia renal: Las posibles causas de la lesión renal incluyen el shock hipovolémico con bajo suministro de sangre a los riñones, la acidosis debida a la hipovolemia, la descomposición muscular y las alteraciones electrolíticas.
- Trombosis: El aumento de la viscosidad de la sangre debido a la deshidratación provocará trombosis venosa. Los pacientes pueden presentar TVP, trombosis de la vena porta o pancreatitis. La fiebre también aumentará el riesgo de trombosis y limitará la ingesta de agua.
- Coma y muerte: La presión arterial baja en la deshidratación grave disminuirá el suministro de sangre al cerebro y podría causar el coma o la muerte, especialmente en pacientes de edad avanzada.
Prevención de la deshidratación
Se recomienda una hidratación adecuada durante todas las actividades para prevenir la deshidratación. La ingesta de agua es clave para reponer los líquidos perdidos durante el ejercicio, en climas cálidos, durante la hospitalización y en pacientes de edad avanzada con sensación de sed alterada.
Los pacientes hospitalizados deben ser monitorizados cuidadosamente en cuanto a la ingesta de agua y la producción total de líquidos para la detección temprana de cualquier desequilibrio de líquidos.
Los niños con vómitos y diarrea no deben recibir agua sola para reponer el líquido perdido, ya que esto podría provocar hiponatremia e intoxicación por agua.
Los líquidos intravenosos pueden utilizarse para la reposición de líquidos en pacientes inconscientes con deshidratación grave, mientras que el agua sola, las bebidas deportivas con electrolitos y las soluciones de rehidratación oral se utilizan para la prevención y el tratamiento de la deshidratación leve. La monitorización de los electrolitos es obligatoria para los pacientes que utilizan diuréticos durante períodos prolongados.
Tratamiento de la deshidratación
Los enfoques de tratamiento varían según la edad del paciente y la gravedad de la deshidratación.
Siempre debe considerarse el tratamiento de la causa, junto con el tratamiento de los síntomas y la reposición de líquidos. La diuresis debe controlarse en los pacientes hospitalizados como indicador de la eficacia del tratamiento y de la recuperación de la función renal.
En la deshidratación grave, la restauración del volumen sanguíneo es el objetivo principal y se consigue con un bolo de líquidos de 20 mL/kg de solución salina isotónica o lactato de Ringer. Los adultos pueden utilizar fluidos orales si están conscientes y son capaces de beber, de lo contrario, deben utilizarse fluidos intravenosos. A continuación debe corregirse las anomalías electrolíticas.
Los bebés y niños con deshidratación
Los niños son vulnerables a los efectos de la deshidratación. La privación de agua puede complicar la gastroenteritis o la fiebre y puede conducir a una deshidratación grave, con manifestaciones neurológicas y desequilibrios electrolíticos.
Las opciones de tratamiento incluyen la reposición de líquidos por vía oral si el niño está consciente y puede beber. Se puede utilizar agua, líquidos y una solución de rehidratación oral. En casos graves, deben utilizarse líquidos intravenosos.
Debe continuarse con la lactancia materna y una dieta normal, siempre que el tratamiento con reposición de líquidos evite la pérdida de peso o los retrasos en el desarrollo de los bebés.
Tratamiento de la deshidratación isonatrémica
Debe administrarse un bolo de líquidos para restaurar el volumen sanguíneo según la gravedad, seguido de una terapia de mantenimiento con solución salina normal al 0,9%; para restaurar la hidratación se administran 20 mL/kg de sodio isotónico o lactato de Ringer. Debe fomentarse la ingesta oral lo antes posible.
Tratamiento de la hiponatremia
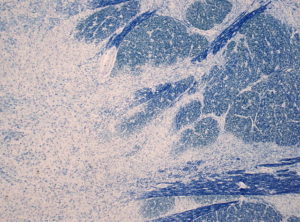
Imagen: «Pérdida de fibras mielinizadas en la base pontis del tronco cerebral (tinción azul Luxol-Fast)» por Jensflorian – Obra propia. Licencia: CC BY-SA 3.0
Los pacientes pueden presentar un edema cerebral agudo. Los primeros pasos deben incluir la estabilización del paciente, el aseguramiento de las vías respiratorias y el mantenimiento de la respiración y la circulación.
En los casos agudos graves que implican convulsiones y coma, el manejo de la hiponatremia se realiza con solución salina hipertónica al 3%. La corrección de la hiponatremia debe comenzar a un ritmo de 4-6 mEq/L/hora.
En la hiponatremia crónica, la corrección de la concentración de sodio debe realizarse con solución salina normal al 0,9% a un ritmo de 10-12 mEq/L/día durante los dos primeros días. La corrección rápida de la hiponatremia conducirá a una mielinólisis pontina central, lo que provocará una lesión permanente del tronco cerebral, tetraplejia y parálisis de los nervios craneales.
Para calcular el déficit de sodio:
Déficit de sodio = (nivel normal de sodio – nivel sérico) × volumen de distribución × peso
Tratamiento de la hipernatremia
El primer paso en el tratamiento de la hipernatremia es la restauración del volumen con solución salina isotónica o lactato de Ringer.
A continuación, se requiere una corrección lenta de la hipernatremia a un ritmo de 10 mEq/L/24 horas para evitar complicaciones (edema cerebral y muerte). Puede utilizarse dextrosa al 5% en cloruro sódico al 0,9% con una monitorización frecuente del sodio sérico cada 4 horas.
La hiperglucemia y la hipocalcemia siguen ocasionalmente a la deshidratación hipernatrémica; por lo tanto, deben monitorizarse estrechamente los niveles de glucosa y calcio séricos.
Nota: los agentes antidiarreicos, los antibióticos habituales y los antieméticos deben evitarse en esta situación, ya que pueden empeorar el estado.
Estudia para la facultad de medicina y los exámenes con Lecturio.
- USMLE Step 1
- USMLE Step 2
- COMLEX Level 1
- COMLEX Level 2
- ENARMAR
- NEET
NIVEL 2