Sur cette page :
- Qu’est-ce que l’imagerie par tomodensitométrie ?
- Pourquoi utiliser la tomodensitométrie ?
- Quels sont les types de tomodensitométrie ?
- Comment se préparer à une tomodensitométrie ?
- Que se passe-t-il pendant un examen tomodensitométrique ?
- Que pouvez-vous attendre après un examen tomodensitométrique ?
- Quels sont les effets secondaires possibles ?
Qu’est-ce que l’imagerie tomodensitométrique ?
La tomodensitométrie (TDM), également appelée tomographie axiale informatisée (TAO), est une procédure utilisée pour créer des images corporelles en 3D. Les tomodensitogrammes aident les médecins à diagnostiquer et à traiter des conditions médicales telles que le cancer du pancréas.
Avant un tomodensitogramme, les médecins donnent aux patients un colorant de contraste sous forme de boisson ou de perfusion. Cela permet de mettre en évidence certaines zones, comme l’estomac, les intestins, les vaisseaux sanguins et les organes.
Pendant un scanner, le patient est allongé sans bouger sur une table. Un scanner en forme de beignet se déplace autour du corps pour prendre de nombreuses images radiographiques. Un ordinateur joint toutes les images pour créer des images en 3D.
Pourquoi utiliser le scanner ?
Les médecins prescrivent généralement un scanner s’ils pensent qu’une personne peut avoir un cancer du pancréas. Les images aident souvent les médecins à savoir s’ils peuvent enlever la tumeur par chirurgie ou si elle a métastasé (s’est propagée à d’autres parties du corps).
Contrairement à une radiographie de base qui ne montre que les os, les images CT montrent les os, les vaisseaux sanguins, les muscles et les organes. Dans le cas du cancer du pancréas, les tomodensitogrammes sont utilisés pour :
- Détecter une tumeur
- Déterminer la taille et l’emplacement d’une tumeur et savoir si elle s’est propagée à d’autres zones
- Guider une biopsie (prélèvement de cellules ou de tissus tumoraux pour examen)
- Aider à planifier une chirurgie ou une radiothérapie
- Vérifier si la tumeur répond au traitement
Quels sont certains types de tomodensitométrie ?
Les radiologues ont développé des techniques spécifiques de tomodensitométrie pour obtenir des images de haute qualité du pancréas, du foie et des vaisseaux sanguins. Ces techniques sont appelées protocoles pancréatiques. C’est le type de tomodensitométrie privilégié pour le diagnostic du cancer du pancréas. Si un scanner à protocole pancréatique n’est pas disponible, un scanner de haute qualité peut fonctionner.
Un autre type est la tomographie combinée par émission de positons – tomographie informatisée (PET-CT). La TEP-TDM réunit deux examens d’imagerie, la TEP et la TDM, en une seule procédure. Les scans combinés peuvent fournir aux médecins plus d’informations sur l’emplacement de la tumeur et si elle a grandi ou s’est propagée.
Cette technologie combinée n’est pas présente dans tous les établissements médicaux. La TEP-TDM ne remplace pas les examens de tomodensitométrie ou d’imagerie par résonance magnétique (IRM) de haute qualité et renforcés par un contraste. Mais les médecins peuvent préférer qu’un patient subisse un PET-CT en même temps que ces examens. Les patients peuvent vérifier auprès de leur prestataire d’assurance maladie si leur régime couvre le PET-CT combiné.
Pour plus d’informations sur le diagnostic du cancer du pancréas et les tests d’imagerie, contactez Patient Central.
Comment se préparer à un scanner ?
L’équipe soignante donne des instructions au patient avant une procédure de CT. En général, le patient doit porter des vêtements confortables et amples lors du rendez-vous.
Les patients doivent également retirer tous les objets métalliques, y compris les bijoux, les lunettes, les prothèses dentaires ou les barrettes à cheveux avant la procédure. Le technicien en radiothérapie peut fournir une blouse à porter pendant le scanner.
Les médecins peuvent donner aux patients un colorant de contraste à boire 60 à 90 minutes avant le scanner. Si c’est le cas, les patients ne peuvent rien manger ou boire à l’exception du liquide de contraste pendant plusieurs heures avant la procédure.
Les patients doivent dire au médecin s’ils sont allergiques au colorant de contraste, qui est composé de baryum, d’iode ou d’autres substances. Le médecin indique au patient s’il doit continuer à prendre ses médicaments habituels avant le scanner.
Que se passe-t-il pendant un scanner ?
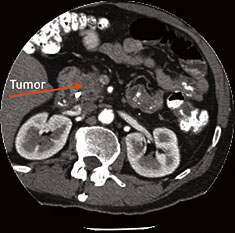
La zone marquée sur le scanner montre une tumeur du pancréas.
Les patients sont allongés très immobiles sur une table pendant leur scanner et peuvent avoir besoin de retenir leur respiration pendant de courtes périodes. Les médecins peuvent utiliser des sangles ou des oreillers pour aider les patients à rester dans la bonne position tout au long de l’examen.
Le technicien contrôle le scanner depuis une pièce voisine où il peut voir, entendre et parler au patient.
Pendant le scanner, la table se déplace lentement dans la machine tandis que le scanner en forme de beignet tourne autour du corps et prend des images radiographiques. Selon le scanner, le faisceau de rayons X en rotation peut provoquer un certain bruit.
Un scanner dure généralement de 15 à 60 minutes et est une procédure indolore. Pour les patients qui sont claustrophobes (qui ont peur des espaces clos), le médecin peut proposer un sédatif léger pour les aider à rester calmes.
À quoi peut-on s’attendre après un scanner ?
Le technologue en radiation vérifie que le scanner a capturé des images de haute qualité. Si les patients ont pris un sédatif, ils doivent demander à quelqu’un d’autre de les reconduire chez eux.
Il faut parfois plusieurs jours pour connaître les résultats d’un scanner.
Quels sont les effets secondaires possibles ?
Les scanners ne sont pas douloureux et comportent très peu de risques. Il peut y avoir un certain inconfort à rester immobile pendant la procédure.
Si les patients reçoivent la substance de contraste par voie intraveineuse, ils peuvent ressentir une légère piqûre d’épingle et une chaleur à l’endroit où l’aiguille pénètre dans la veine. Si les patients boivent la substance de contraste, ils peuvent trouver le goût désagréable et ressentir un léger inconfort au niveau de l’estomac.
Certains patients sont allergiques à la substance de contraste. Dans ces cas, les patients peuvent utiliser d’autres examens d’imagerie, comme une IRM.
Une réaction allergique légère peut provoquer des démangeaisons, de l’urticaire ou de petites bosses sur la peau. Une réaction allergique plus grave peut entraîner des difficultés respiratoires ou un gonflement de la gorge ou d’autres parties du corps. Les patients doivent avertir immédiatement le technicien s’ils ressentent l’un de ces symptômes pendant ou après la procédure.
La tomodensitométrie utilise des rayons X, une forme de rayonnement. L’exposition répétée aux radiations peut être une préoccupation lorsque les patients subissent des tomodensitométries à des fins de dépistage et de surveillance. Les patients doivent discuter des risques et des avantages avec leur équipe de soins de santé.
Nous sommes là pour vous aider
Pour plus d’informations sur le diagnostic du cancer du pancréas, les tomodensitométries ou d’autres tests d’imagerie, contactez Patient Central.
Autres tests d’imagerie
Imagerie par résonance magnétique (IRM)
Tomographie par émission de positons – tomodensitométrie (TEP-TDM)
Échographie endoscopique (EUS)
Cholangiopancréatographie rétrograde endoscopique (CPRE)
Information examinée par le conseil consultatif scientifique et médical de PanCAN, qui sont des experts dans le domaine provenant d’institutions telles que l’Université de Pennsylvanie, le Memorial Sloan-Kettering Cancer Center, le Virginia Mason Medical Center et plus encore.
Les informations fournies par le Réseau d’action contre le cancer du pancréas, Inc. (« PanCAN ») ne remplace pas un avis médical, un diagnostic, un traitement ou d’autres services de soins de santé. PanCAN peut vous fournir des informations sur les médecins, les produits, les services, les essais cliniques ou les traitements liés au cancer du pancréas, mais PanCAN ne recommande ni n’approuve aucune ressource de soins de santé particulière. De plus, veuillez noter que tous les renseignements personnels que vous fournissez au personnel de PanCAN lors de communications par téléphone ou par courriel peuvent être conservés et utilisés pour aider PanCAN à réaliser sa mission d’aider les patients atteints du cancer du pancréas et de trouver des remèdes et des traitements pour cette maladie. Les renseignements stockés sur les électeurs peuvent être utilisés pour informer les programmes et les activités de PanCAN. L’information peut également être fournie à des tiers sous forme agrégée ou limitée afin d’orienter les efforts futurs de recherche et d’éducation sur le cancer du pancréas. PanCAN ne fournira pas de renseignements personnels d’identification directe (comme votre nom ou vos coordonnées) à de telles tierces parties sans votre consentement écrit préalable, à moins que la loi ne l’exige ou ne le permette. Pour plus d’information sur la façon dont nous pouvons utiliser vos renseignements, vous pouvez trouver notre politique de confidentialité sur notre site Web à https://www.pancan.org/privacy/.
.