INLEDNING
Stenos i det proximala segmentet av den främre nedåtgående kranskärlen (pAD) är en speciell undergrupp av ischemisk hjärtsjukdom, med tanke på den höga riskprofil som dessa lesioner har ensamma1,2 eller i samband med multikärlssjukdom.3 Kvantiteten och kvaliteten på det riskfyllda myokardiet, som beror på pAD-permeabiliteten, gör det nödvändigt med ett mer aggressivt terapeutiskt tillvägagångssätt. Ultraljudsstudier in vivo av den här typen av lesioner har visat att kärlens involvering är övervägande excentrisk.4 Detta skulle förklara de sämre resultat som erhålls efter perkutan transluminal koronar angioplastik (PTCA) i dessa lesioner, på grund av fenomenet med elastisk retraktion. I olika studier har man jämfört terapeutiska strategier för dessa lesioner, där bättre resultat i allmänhet observeras efter interventionistisk behandling (koronar revaskulariseringskirurgi med intern bröstkärlstransplantat eller perkutan revaskularisering jämfört med konventionell medicinsk behandling).5-12 Den föreliggande studien utvärderar effektiviteten och långtidssäkerheten av stentimplantation vid denna typ av lesioner, och genomfördes på grund av bristen på studier om detta ämne i vårt område.
METODER
Studiepopulation
Totalt 98 konsekutiva patienter som remitterades till vårt laboratorium mellan april 1995 och april 1998 ingick i en prospektiv, icke-randomiserad, klinisk uppföljningsstudie. Under denna period utfördes 1136 PTCA och undersökningsgruppen representerar 8,6 % av alla interventionsprocedurer som utfördes i vårt laboratorium under denna period. Uppföljningen avslutades i maj 2000.
Inklusions- och exklusionskriterier
Patienter som uppvisade en signifikant pAD-stenos (stenos på mer än 70 % enligt visuell uppskattning) före den första septala grenen och den större diagonala grenen, med bevis på ischemi i det område som är beroende av pAD:en, ansågs vara berättigade till studien. Patienterna genomgick schemalagd perkutan ballongrevaskularisering och stentimplantation. Patienter som remitterades i samband med akut hjärtinfarkt (AMI) uteslöts, liksom lesioner med en anatomi som enligt operatörens bedömning var olämplig för ingreppet, särskilt lesioner med kronisk ocklusion och massiv förkalkning. Alla patienter undertecknade ett protokoll om informerat samtycke innan revaskularisering utfördes. Undersökningsgruppen omfattade alla patienter med pAD-läsioner som behandlades i vårt laboratorium under denna period.
Protokoll för ingreppet (PTCA+stentimplantation)
I alla fall utfördes PTCA genom vaskulär åtkomst via lårartären och stenten implanterades (efter ballongvidgning) genom att släppa ut den vid högt tryck (12-14 atmosfärer). Palmaz-Schatz- och NIR-stents (de mest använda modellerna) monterades manuellt på angioplastikballongen. I den sista fasen av studien användes stents som var förmonterade på ballongen. ”Angiografisk framgång av ingreppet” definierades som förekomsten av kvarvarande lesioner på mindre än 30 % genom visuell bedömning av det segment där stenten implanterats. ”Nedtryckt ejektionsfraktion (EF)” definierades som förekomsten av en EF på mindre än 50 % vid visuell bedömning. ”Multikärlssjukdom” definierades som förekomsten av betydande kranskärlslesioner (stenoser på mer än 70 % vid visuell bedömning) i två eller flera kärl. Alla patienter fick trombocytaggregationshämmande behandling med acetylsalicylsyra på obestämd tid och ticlopidin i en månad efter angioplastik. En i.v. bolus av 7500 till 10 000 IE heparin administrerades före ingreppet, beroende på patientens vikt, för att erhålla en aktiveringstid för partiell tromboplastinaktivitet över 300 s.
Följningsprotokoll
Alla patienter deltog i en årlig klinisk uppföljning genom personlig intervju eller telefonintervju. Alla genomgick tester för att upptäcka ischemi enligt order från deras behandlande kardiologer. I fall med tveksamma testresultat eller diskrepanser mellan de kliniska symptomen och testresultaten beställde vi nya tester för att upptäcka ischemi (nya ansträngningstest eller radionuklidstudier). Det sista besöket skedde personligen och en klinisk historia, fysisk undersökning och EKG utfördes. De patienter där angina kvarstod med kliniska kriterier för svårighetsgrad genomgick en angiografisk omvärdering direkt i laboratoriet. Angiografisk restenos definierades som förekomsten av en stenos på mer än 50 % i det pAD-segment som behandlats med stentimplantation.
En rad variabler registrerades i undersökningsgruppen för senare analys och fastställande av prognostiska faktorer i patienternas kliniska utveckling. Dessa variabler var:
— Kliniska: ålder, kön, diagnos före kateterisering, förekomst av diabetes mellitus, arteriell hypertoni, rökning, dyslipidemi. Multipla riskfaktorer ansågs föreligga när tre eller fler klassiska riskfaktorer var associerade.
— Anatomisk: förekomst av multikärlssjukdom, vänsterkammardysfunktion.
— Förfarande: stentens längd och diameter, antal använda stents, typ av stent och förekomst av ostiell lesion.
Sluthändelser
Under sjukhusvistelsen och den senare uppföljningen registrerades förekomsten av större negativa hjärthändelser (MACE) eller större komplikationer, definierade som: död av kardialt ursprung, uppkomst av ny AMI och behov av en ny pAD-revaskularisering. Icke-kardiella dödsfall och behovet av revaskularisering av andra kärl än pAD registrerades.
Statistisk analys
De olika variablerna sammanställdes i en Microsoft Access®-databas och analyserades med det statistiska programmet SPSS®, version 9.0. De kvalitativa variablerna uttrycks som procentandelar och de kvantitativa variablerna som medelvärde ± standardavvikelse (SD). De aktuariella kurvorna för överlevnad utan dödsfall, överlevnad utan hjärtdöd och överlevnad utan händelser uppskattades med Kaplan-Meier-metoden. I den univariata analysen jämfördes de olika angivna kliniska, angiografiska och procedurvariablerna utifrån förekomsten eller frånvaron av större negativa händelser i slutet av uppföljningen, kvantitativa variabler jämfördes med Student t-testet och kvalitativa variabler med Chi-square-testet. Dessutom jämfördes kurvorna för händelsefri överlevnad med log-rank-testet för de variabler som visade en tendens till presentation av händelser (PP P
RESULTAT
Baseline-karakteristika
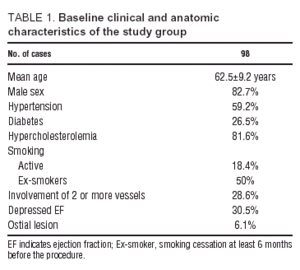
Patienternas kliniska karakteristika vid tidpunkten för inklusion i studien och de anatomiska karakteristika som hittades vid koronararteriografin visas i tabell 1. De flesta patienterna remitterades för instabil angina pectoris (87 patienter instabil angina pectoris, 11 stabil ansträngning angina pectoris). Tjugotvå patienter hade tre eller fler kardiovaskulära riskfaktorer; av dem hade 20 (91 %) högt blodtryck, 19 (86 %) diabetes och 21 (95 %) dyslipidemi, medan endast 10 (55 %) var aktiva rökare. Sjuttioen procent (71 %) av patienterna hade en enda lesion av pAD och 70 % av dem visade inte på ventrikeldysfunktion i ventrikulografi.
Procedur
Variablerna för proceduren visas i tabell 2. Sjuttiosju procent (77 %) av patienterna hade korta lesioner i pAD, vilket återspeglas av andelen korta stents som användes (

Utveckling
Medeluppföljningen var 38 ± 11 månader, och var kortare än 24 månader hos endast 2 patienter som avled (efter 2 och 9 månader efter inkludering). Ingen förlust av uppföljning inträffade under studiens gång, vilket visas grafiskt i figur 1. Under studien fram till slutförandet förblev 68 patienter (69,4 %) fria från angina pectoris och uppvisade ingen MACE under uppföljningen. Tjugofem patienter (25,5 %) hade angina pectoris och hänvisades till en ny coronariografi. Hos 7 patienter observerades angiografisk restenos, men inget nytt perkutant eller kirurgiskt revaskulariseringsförfarande beslutades (4 patienter hade icke överbryggningsbara distala kärl och anatomiska lesioner som var ogynnsamma för en ny PTCA, och övriga 3 hade restenos på mindre än 70 % och adekvat klinisk kontroll med antianginala läkemedel). Tolv patienter krävde en ny revaskularisering av mållesionen: 6 genom kranskärlskirurgi och IMA-bypass 3, 6, 6, 6, 9, 13 respektive 14 månader efter stentimplantationen (hos en av dem utfördes operationen efter en ny PTCA av pAD för tidig restenos vid 3 månader), och 6 genom en ny PTCA mellan månaderna 5 och 34 av uppföljningen (i ett fall avlägsnades stentet på grund av intrastent restenos). De övriga 7 patienterna med persisterande angina remitterades för en ny revaskularisering genom PTCA och stentimplantation i andra kärl än pAD, 3 av dem fick 2 kärl behandlade (3 revaskulariseringar av höger kranskärl, 3 av det mellersta främre nedåtgående kärlet och 4 av det obtusa marginella kärlet). Två patienter hade en främre AMI (en tyst) 2 respektive 4 månader efter ingreppet. Koronariografi utfördes inte senare eftersom tester för kvarvarande ischemi var negativa.
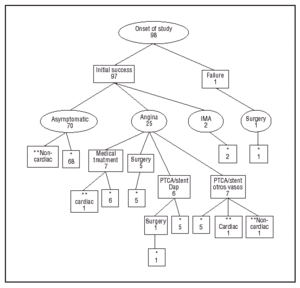
Figur 1. Diagram över patienternas utveckling (*asymptomatisk vid studiens slut, **död).
Fem dödsfall inträffade, 2 av kardialt ursprung vid 2 och 38 månaders inklusion i studien och 3 av icke-kardialt ursprung (1 för neoplastisk sjukdom vid 38 månaders inklusion i studien, 1 för akut buk med rektalblödning vid 9 månader och 1 för ischemisk stroke vid 24 månader).
Enligt Kaplan-Meier-testet var sannolikheten att förbli fri från MACE 83,7 % vid 60 månaders uppföljning (figur 2) och de totala sannolikheterna att inte drabbas av hjärt- eller icke-kardiell död var 98 % respektive 94,8 % (figur 3).
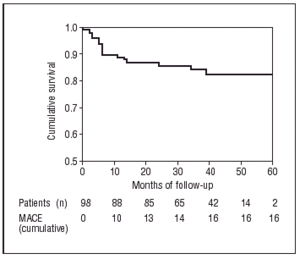
Figur 2. Kaplan-Meier-kurva för överlevnad utan större hjärthändelser.
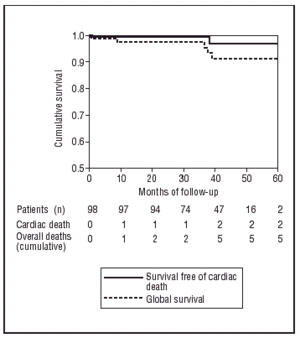
Fig. 3. Kaplan-Meier-kurvor för överlevnad utan dödsfall och utan dödsfall av kardialt ursprung.
De kliniska, anatomiska och procedurvariablerna och deras samband med eventuell förekomst av MACE visas i tabell 3. Univariatanalysen visade att användningen av 2 stents var förknippad med en större förekomst av MACE (PP=.021), och interaktionen AHT-DM-dyslipidemi (OR=3,7; 95 % KI, 1,3-10,3; P=.011). Ostiella stenoser (OR=3,7; 95 % CI, 0,8-16,6; P=.09) uppvisade en större tendens till förekomst av händelser.
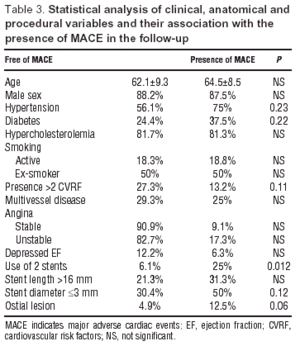
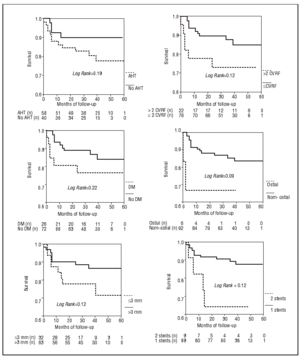
Fig. 4. Kaplan-Meier-kurvor för överlevnad utan större hjärthändelser baserat på förekomsten av olika kliniska faktorer och ingreppet. CVRF anger kardiovaskulära riskfaktorer.
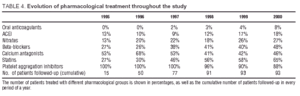
De farmakologiska behandlingar som patienterna fick under studien visas i tabell 4. Trombocytaggregationshämmare (acetylsalicylsyra och/eller ticlopidin) användes ofta under uppföljningen, utöver kalciumantagonister och betablockerare, som togs av 48 % respektive 46 % av patienterna i slutet av studien. Användningen av statiner ökade avsevärt, från 27 % i början av uppföljningen till 65 % vid avslutningen.
DISKUSSION
Långtidsutfallet (genomsnittlig och maximal uppföljning på 38 respektive 60 månader) av denna prospektiva observationsstudie av stenoser i det proximala segmentet av pAD som behandlats med stentimplantation indikerade att ingreppet hade en hög framgångsgrad (98.9 %), låg frekvens av nya revaskulariseringar (12,2 %), hög sannolikhet för att vara fri från MACE (83,7 %) och låg mortalitet. Det bör noteras att en stor andel av patienterna hade korta lesioner med ett enda kärl och utan nedsatt vänsterkammarfunktion.
Sammanställning med tidigare studier
Premiärstudier har visat att interventionistisk behandling ger större fördelar än farmakologisk medicinsk behandling vid allvarlig sjukdom i pAD eller kranskärlssjukdom med ett enda kärl.5,6 En jämförelse av de två viktigaste revaskulariseringsteknikerna (PTCA och IMA-graft) visar dock att det förekommer fler nya revaskulariseringar i den grupp som behandlas med PTCA, att det finns ett större behov av antianginala läkemedel och att träningstoleransen är sämre, men att det finns liknande frekvenser av reinfarkt och dödlighet i de två grupperna4,7-12 . Denna högre incidens av nya revaskulariseringar efter PTCA beror på fenomenet restenos, som huvudsakligen inträffar under det första året efter PTCA.13,14 Incidensen av restenos efter isolerad PTCA varierar i olika serier från 40 % till 66 %. Faktorer som gynnar restenos är bl.a. förekomst av proximala lesioner och nedåtgående främre kranskärlsinvolvering.15 Införandet av stentimplantation har tydligt ändrat dessa resultat och har minskat risken för restenos med nästan hälften,9,16-19 med en mycket låg förekomst av omedelbara komplikationer och en mycket gynnsam klinisk utveckling på kort och medellång sikt (som liknar den som uppnåtts med IMA-transplantat s urgery). Tidigare studier har visat en frekvens av implantatfel bland stents som monteras manuellt på ballongen på 1,5 % till 6,9 % med Palmaz-Schatz-stent och 1,5 % till 3,1 % med NIR-stent.20,21 Nyligen genomförda studier av andra generationens stents, t.ex. SPORT-NIR-registret22 , rapporterar en frekvens av implantatfel på endast 0,4 %. I vår studie inträffade endast ett misslyckande, vid implantation av Palmaz-Schatz-stent, som monterades manuellt på angioplastikballongen. Denna misslyckandefrekvens på 1 % sammanfaller med de resultat som rapporterats i tidigare studier.
Frekvenserna för restenos och behov av ny stentrevaskularisering varierar i olika serier från 19 % till 31 %.10,16,19,23 Våra resultat bekräftar att nya revaskulariseringar av pAD kan förekomma upp till två och ett halvt år efter ingreppet, även om de flesta reinterventioner ägde rum under de första 12 månaderna efter stentimplantationen (66,6 % av fallen). Vi fann en incidens av nya revaskulariseringar av pAD på 12,2 %, även om den verkliga incidensen av signifikant restenos och precociteten i dess uppkomst i vår serie är okänd eftersom vi inte systematiskt utvärderade patienterna med angiografi.
Prediktorer för utveckling
Av de analyserade faktorerna var det endast användningen av två stents under ingreppet en oberoende riskfaktor för en mindre gynnsam klinisk utveckling, vilket sammanfaller med rapporten från gruppen av Bauters et al.24.
Faktorer som traditionellt tyder på en sämre prognos efter stentimplantation, som DM, multikärlssjukdom, högt blodtryck eller vänsterkammardysfunktion vid långtidsuppföljning25 bekräftades inte i den univariata analysen. När det gäller DM konstaterades fenomenet restenos i grunden bero på en process av överdriven intimal hyperplasi jämfört med icke-diabetiska patienter,26 där denna process utvecklades mindre aggressivt. Detta fenomen tar sig uttryck i högre grad av restenos och behov av nya revaskulariseringsprocedurer.27 Av de 23 diabetespatienterna i vår studie var de flesta (20 av 23) icke-insulinberoende, vilket kan förklara varför DM inte var en oberoende prediktor, eftersom nyligen genomförda studier har visat att det finns en skillnad i utvecklingen av stentpermeabiliteten beroende på diabetestyp. Prognosen är sämre vid insulinberoende DM.28,29 Trots detta identifierades associationen av DM, AHT och dyslipidemi som förknippad med en sämre klinisk utveckling i multivariat analys. Detta visade att även om dessa faktorer inte var tydligt kopplade till prognosen individuellt (åtminstone prover av den storlek som studerades här), måste samverkan av faktorer hos en patient betraktas som förutsägande för en mindre gynnsam utveckling, vilket sker vid aterosklerotisk sjukdom i allmänhet.
Det förekom en stor användning av läkemedel under hela uppföljningen, vilket i grunden berodde på den höga prevalensen i studiepopulationen av traditionella kardiovaskulära riskfaktorer som hyperkolesterolemi och AHT, och multikärlssjukdom som manifesterades vid inklusionen (31 %) och under utvecklingen (7 patienter uppvisade progression av kranskärlssjukdom som krävde revaskularisering av andra kärl).
Kliniska implikationer
Resultaten av vår studie bekräftar säkerheten av stentimplantation i lesioner som involverar pAD och ett bra kliniskt svar på lång sikt, som hos vissa patienter nådde upp till 5 års uppföljning. De erhållna siffrorna för överlevnad och avsaknad av MACE sammanfaller med tidigare studier av stentimplantation i pAD,30 och är jämförbara med dem som rapporterats i andra studier där koronar revaskularisering med IMA-graftkirurgi utförts.7,31
I klinisk praxis8,32 måste beslutet att välja IMA-bypass-kirurgi framför PTCA och stentimplantation fattas individuellt för varje patient, med beaktande av patientens åsikt efter att ha fått information om båda terapeutiska alternativen, deras resultat och risker, och med hänsyn till det perkutana alternativet som förstahandsval i fall med en gynnsam koronar anatomi och hos patienter där behovet av framtida revaskulariseringar kan förutses (t.ex, unga patienter).
Begränsningar i studien
Den största begränsningen i studien var avsaknaden av randomisering, vilket omöjliggjorde en direkt jämförande analys med andra revaskulariseringsstrategier. Det faktum att koronararteriografi inte utfördes systematiskt under uppföljningen gör att vi inte kan fastställa den verkliga graden av angiografisk restenos i undersökningsgruppen. Den teknik som användes var effektiv från och med 1995. Användningen av nya material och konstruktioner i senare generationers stents och nya antiaggregationsregimer med antagonister av trombocytreceptorerna IIb-IIIa bör förbättra resultaten på kort och lång sikt. De resultat som erhållits med dessa medel i vår studie verkar dock inte stödja deras generella användning vid stentimplantation på grund av deras höga kostnad/nytta-förhållande.
KONKLUSIONER
Behandlingen av stenos i det proximala segmentet av den främre nedåtgående kranskärlet med stentimplantation är säker hos patienter med gynnsam kranskärlsanatomi för detta ingrepp. Procentandelen komplikationer är låg och vid en förlängd uppföljning, som i vissa fall i vår studie är 5 år, åtföljs av en låg incidens av nya revaskulariseringsprocedurer och hög överlevnadsfrekvens.
NEDANKNINGAR
Vi vill uttrycka vår uppriktiga tacksamhet till Drs. V. Climent och J. Sánchez, från avdelningarna för kardiologi respektive förebyggande medicin vid Hospital General Universitario i Alicante, för deras stöd och vägledning vid utarbetandet av denna artikel.