Restless Legs Syndrome (RLS) är en av de vanligaste neurologiska sjukdomarna, med en uppskattad prevalens på mellan 2 % och 10 % i den allmänna befolkningen.1 En obekväm känsla huvudsakligen lokaliserad i benen, som förvärras eller uppträder på kvällen eller natten under vila och förbättras eller försvinner vid rörelse, är det centrala symtom som krävs för den kliniska diagnosen RLS.2 Periodiska lemrörelser (PLM) under vakenhet eller sömn förekommer hos mer än 80 % av patienterna med RLS.3 RLS är vanligen förknippat med sömnlöshet och ibland med sömnighet under dagtid.4 Flera studier, som ofta var retrospektiva och huvudsakligen använde frågeformulär men inte en detaljerad psykiatrisk bedömning, har visat en ökad frekvens av ångest, depression och somatoforma störningar bland patienter med RLS.5,6 Psykiatriska komorbiditeter vid RLS utgör två utmanande frågor i klinisk praxis: för det första kan en psykiatrisk komorbiditet komplicera diagnosen av RLS, som baseras på subjektiva rapporter och kräver noggrann identifiering av de så kallade ”RLS mimics”-tillstånden, och för det andra förvärrar de flesta antidepressiva och neuroleptiska läkemedel RLS-symtomen, vilket kan utgöra en utmaning för behandlingen.7,8 Dopaminagonister, som utgör förstahandsbehandlingen av RLS, kan dock ha antidepressiva egenskaper. Begränsade data från nyligen genomförda prövningar med dopaminagonister tyder på en förbättring av (milda) depressiva symtom hos patienter med RLS som också led av depression eller ångeststörningar9 .
Denna studie syftade till att fastställa typ och frekvens av psykiatriska komorbiditeter hos patienter med RLS och att karaktärisera patienter med RLS med och utan psykiatriska störningar.
Metoder
Utomatiska patienter i åldrarna 18-65 år som uppfyllde alla väsentliga diagnostiska kriterier för RLS2 rekryterades konsekutivt i en prospektiv observationsstudie. Ett tillkännagivande placerades i lokaltidningen för att hjälpa till med rekryteringen. Studien omfattade endast läkemedelsnaiva patienter som drabbades av en idiopatisk form av RLS och som inte hade genomgått någon tidigare behandling av RLS eller andra farmakologiska behandlingar. Personer som hade symptomatiska former av RLS eller någon annan neurologisk, medicinsk eller annan sömnstörning uteslöts från studien. Den neurologiska undersökningen måste vara okej för att en patient skulle ingå i studien. Rutinmässiga blodprover (inklusive sköldkörtelstimulerande hormon, ferritin och vitamin B12) och PLM-analys utfördes för alla patienter. Diagnosen RLS bedömdes av utbildade neurologer som är experter på sömnstörningar (Storbritannien och C.L.A.B.). En detaljerad psykiatrisk bedömning baserades på en datorstödd personlig intervju med hjälp av Composite International Interview10 (CIDI/DIA-X) för DSM-IV och utfördes av utbildade psykologer (A.S. och S.T.). Ytterligare bedömning omfattade frågeformulär om svårighetsgraden av RLS (International Restless Legs Syndrome Study Group Rating Scale , totalpoäng 0-40),11 livskvalitet (12-Item Short Form Health Survey ) och sömnighet under dagen (Epworth Sleepiness Scale ). Vi använde Actiwatch monitorsystem (Cambridge Neuro-Technology Ltd., Cambridge, Storbritannien) för att mäta PLM.12 Actiwatch har hög känslighet och specificitet för att upptäcka PLM. Det utgör ett bekvämt och kostnadseffektivt alternativ till polysomnografi. Actigraphmätningar erhölls från båda benen under tre på varandra följande nätter i patientens hem. I analysen beaktades endast de perioder då patienten låg i sängen med släckt ljus. PLM-värdena analyserades automatiskt och kontrollerades visuellt. Perioder med tydliga artefakter uteslöts från analysen. Ett PLM-index beräknades som antalet PLM per natttimme med hjälp av standardpoängkriterierna.13 PLM-indexet från alla tre nätter och från båda benen räknades sedan ut i genomsnitt.
Denna studie genomfördes i enlighet med god klinisk praxis och godkändes av den lokala etikkommittén. Alla patienter lämnade skriftligt informerat samtycke.
Resultat
Inklusionsprocessen visas i figur 1. Fyrtionio patienter inkluderades i studien (34 kvinnor och 15 män). Medelåldern var 49,9±11,3 år (intervall=24-65 år) och den genomsnittliga IRLS-poängen var 17±8. Det genomsnittliga PLM-indexet var 23,6±21,6 (N=48); PLM-data från en patient kunde inte inkluderas för analys på grund av tekniska problem. Det fanns inga statistiskt signifikanta skillnader i fråga om ålder, kön, IRLS-poäng eller laboratoriedata (tabell 1).

FIGUR 1. Studiens inklusionsprocessa
aCIDI/DIA-X, Composite International Interview; PLM, periodisk lemrörelse; RLS, restless legs syndrome.
En psykiatrisk diagnos identifierades hos 19 av 49 patienter (39 %) enligt CIDI/DIAX. Fjorton patienter hade en enda psykiatrisk diagnos, fem patienter hade mer än en. Nio patienter (18,3 %) hade en somatoform störning, åtta patienter (16,3 %) hade en depressiv störning och sex patienter (12,2 %) hade en ångestsjukdom. Två patienter (4,1 %) uppfyllde kriterierna för posttraumatiskt stressyndrom och en patient hade en ätstörning. Enligt patienternas sjukdomshistoria föregick RLS depression hos 75 % av patienterna, medan ångest- och/eller panikstörningar förekom före RLS-symptomen hos 83 % av patienterna. Patienter med högre sjukdomsgrad (IRLS-poäng ≥20) hade oftare en psykiatrisk komorbiditet (10 av 17 jämfört med 9 av 32; p=0,037). Patienter med någon psykiatrisk komorbiditet hade färre PLM. Hos patienter med RLS utan psykiatrisk komorbiditet förekom PLM (index >5) hos 28 av 29 (97 %) respektive 18 av 29 (62 %) när PLM-indexet var >15 per timme. Bland patienter med RLS som lider av en komorbid psykiatrisk störning hade däremot endast 10 av 18 (55,6 %) ett PLM-index >5 och endast sex av 18 (33,3 %) ett PLM-index >15. Jämförelsen mellan grupperna (RLS kontra RLS plus psykiatrisk komorbiditet) med ett PLM-index >15 var statistiskt signifikant (p=0,052) (figur 2).
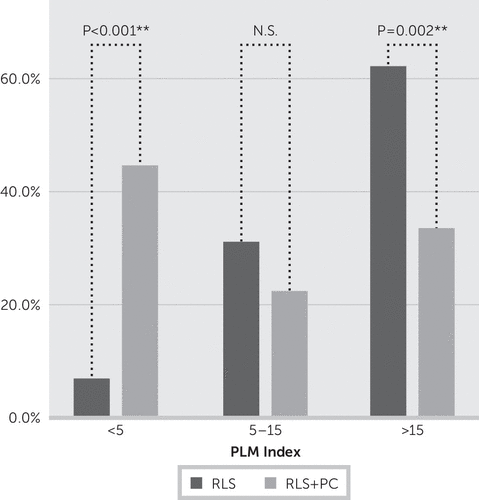
FIGUR 2. PLM-index hos patienter med RLS jämfört med patienter med RLS plus psykiatrisk komorbiditet, enligt PLM-indexkategoriera
a PC, psykiatrisk komorbiditet; PLM, periodisk lemrörelse; RLS, restless legs syndrome.
Livskvaliteten var sämre hos patienter med psykiatriska komorbiditeter (17 jämfört med 30 poäng på SF-12, p=0,001).
Ingen skillnader hittades i blodanalysresultat för patienter med och utan psykiatrisk komorbiditet (tabell 1).
Diskussion
Denna prospektiva studie med hjälp av en detaljerad psykiatrisk bedömning bekräftar tidigare rapporter som visar på frekventa förekomster av psykiatriska kodesjukdomar, särskilt affektiva störningar, hos patienter med RLS.5,6 Intressant nog föregick RLS vanligtvis depression och kan därför betraktas som en riskfaktor för depression. Nya epidemiologiska studier stöder våra uppgifter14 och pekar på ett dubbelriktat förhållande mellan RLS och depression.
PLM är ett viktigt associerat kännetecken för diagnosen RLS och förekommer hos mer än 80 % av patienterna. Det finns olika resultat när det gäller förhållandet mellan IRLS-poäng och PLM-index.15 I vår serie hade 78 % av patienterna med RLS (38 av 49) PLM. Majoriteten av patienterna utan PLM (10 av 11, 91 %) hade en psykiatrisk komorbiditet. Med hänsyn till att dessa patienter beskrev en allvarligare sjukdomsgrad (IRLS-poäng) kan detta vara en störande faktor i RLS-studier som förklarar den bristande korrelationen mellan IRLS och PLM-index.
En möjlig förklaring till det lägre antalet PLMs hos patienter med RLS med psykiatrisk samsjuklighet är olika sömnarkitektur. Vid RLS förekommer PLMs huvudsakligen i icke-REM-sömn (NREM) och under den första delen av natten (första sömncykeln). Depression är förknippad med kort REM-sömnlatens. Hos patienter med RLS med psykiatrisk komorbiditet går patienterna snabbt in i REM-sömnen och tillbringar därmed mindre tid i NREM-sömnen och har följaktligen färre PLMs.
En detaljerad psykiatrisk undersökning och identifiering av psykiatrisk komorbiditet behövs i huvudsak för att bättre kunna särskilja och behandla patienter med RLS. PLM-indexet verkar vara användbart för att skilja RLS från RLS med psykiatrisk komorbiditet. Vår studie stöder behovet av att utföra PLM-analyser hos patienter med RLS och stärker konceptet om en ”RLS-liknande” fenotyp som skiljer sig från RLS-PLM och kännetecknas av komorbid psykiatrisk störning utan eller med få PLM men med subjektiv beskrivning av en allvarlig sjukdomsbörda.
Begränsningar av den här studien är bland annat att den har en liten urvalsstorlek och därmed otillräcklig statistisk styrka. Större studier behövs för att bekräfta våra studieresultat och för att utföra ytterligare (subgrupps)analyser om ålders- och könsrelationer och om det kliniska förloppet av båda sjukdomarna.
Dr Kallweit och Werth har bidragit lika mycket till detta arbete.
Författarna rapporterar inga ekonomiska relationer med kommersiella intressen.
1 Ohayon MM, O’Hara R, Vitiello MV: Epidemiologi för restless legs syndrome: en sammanfattning av litteraturen. Sleep Med Rev 2012; 16:283-295Crossref, Medline, Google Scholar
2 Allen RP, Picchietti DL, Garcia-Borreguero D, et al: International Restless Legs Syndrome Study Group: Restless legs syndrome/Willis-Ekbom disease diagnostic criteria: uppdaterade konsensuskriterier från International Restless Legs Syndrome Study Group (IRLSSG) – historia, motivering, beskrivning och betydelse. Sleep Med 2014; 15:860-873Crossref, Medline, Google Scholar
3 Fulda S, Wetter TC: Is daytime sleepiness a neglected problem in patients with restless legs syndrome? Mov Disord 2007; 22(Suppl 18):S409-S413Crossref, Medline, Google Scholar
4 Kallweit U, Khatami R, Pizza F, et al: Dopaminerga behandlingar vid idiopatiskt restless legs syndrome: effekter på subjektiv sömnighet. Clin Neuropharmacol 2010; 33:276-278Crossref, Medline, Google Scholar
5 Winkelmann J, Prager M, Lieb R, et al: ”Anxietas tibiarum”. Depression och ångeststörningar hos patienter med restless legs syndrome. J Neurol 2005; 252:67-71Crossref, Medline, Google Scholar
6 Lee HB, Hening WA, Allen RP, et al: Restless legs syndrome is associated with DSM-IV major depressive disorder and panic disorder in the community. J Neuropsychiatry Clin Neurosci 2008; 20:101-105Link, Google Scholar
7 Chopra A, Pendergrass DS, Bostwick JM: Mirtazapin-inducerad försämring av restless legs syndrome (RLS) och ropinirol-inducerad psykos: utmaningar i hanteringen av depression vid RLS. Psychosomatics 2011; 52:92-94Crossref, Medline, Google Scholar
8 Page RL 2nd, Ruscin JM, Bainbridge JL, et al: Restless legs syndrome induced by escitalopram: case report and review of the literature. Pharmacotherapy 2008; 28:271-280Crossref, Medline, Google Scholar
9 Benes H, Mattern W, Peglau I, et al: Ropinirol förbättrar depressiva symtom och restless legs syndrome severity hos RLS-patienter: en multicenter, randomiserad, placebokontrollerad studie. J Neurol 2011; 258:1046-1054Crossref, Medline, Google Scholar
10 Kessler RC, Ustün TB: The World Mental Health (WMH) Survey Initiative Version of the World Health Organization (WHO) Composite International Diagnostic Interview (CIDI). Int J Methods Psychiatr Res 2004; 13:93-121Crossref, Medline, Google Scholar
11 Walters AS, LeBrocq C, Dhar A, et al: International Restless Legs Syndrome Study Group: Validation of the International Restless Legs Syndrome Study Group rating scale for restless legs syndrome. Sleep Med 2003; 4:121-132Crossref, Medline, Google Scholar
12 King MA, Jaffre MO, Morrish E, et al: Validering av ett nytt actigrafi-system för mätning av periodiska benrörelser i sömnen. Sleep Med 2005; 6:507-513Crossref, Medline, Google Scholar
13 Zucconi M, Ferri R, Allen R, et al: International Restless Legs Syndrome Study Group (IRLSSG): De officiella standarderna från World Association of Sleep Medicine (WASM) för registrering och poängsättning av periodiska benrörelser i sömnen (PLMS) och i vaket tillstånd (PLMW) som utvecklats i samarbete med en arbetsgrupp från International Restless Legs Syndrome Study Group (IRLSSG). Sleep Med 2006; 7:175-183Crossref, Medline, Google Scholar
14 Szentkiralyi A, Völzke H, Hoffmann W, et al: Förhållandet mellan depressiva symtom och restless legs syndrome i två prospektiva kohortstudier. Psychosom Med 2013; 75:359-365Crossref, Medline, Google Scholar
15 Hornyak M, Hundemer HP, Quail D, et al: Relation mellan periodiska benrörelser och svårighetsgraden av restless legs syndrom: en studie hos obehandlade och medicinerade patienter. Clin Neurophysiol 2007; 118:1532-1537Crossref, Medline, Google Scholar