Er zijn gegevens die bevestigen dat tegen de tijd dat type 2-diabetes wordt ontdekt, veel mensen al 5 tot 10 jaar hyperglykemisch zijn en dan al aanwijzingen hebben voor micro- en macro-angiopathische complicaties. Zo bleek uit een studie van Harris e.a. dat retinopathie al enkele jaren vóór de diagnose van diabetes aanwezig is. De onderzoekers keken naar de prevalentie van retinopathie in relatie tot de duur van diabetes in twee onafhankelijke populaties in de Verenigde Staten en Australië. De prevalentie van retinopathie op het ogenblik van de diabetesdiagnose was 20,8% in de Amerikaanse groep en 9,9% in de Australische groep. Gezien het lineaire verband tussen de prevalentie van retinopathie en de diabetesduur, extrapoleerden de onderzoekers de gegevens naar het tijdstip van nul incidentie van retinopathie op de abscis-as. Op basis van deze analyse werd geschat dat diabetes in de Amerikaanse groep 6,5 jaar en in de Australische groep 4,2 jaar voor de diagnose aanwezig was.

Historische achtergrond
De symptomen van diabetes zijn al bijna 3.500 jaar bekend, hoewel pas in de laatste eeuw nauwkeurige kennis van de ziekte en passende klinische behandelingen zijn vastgesteld. In 1921 werd insuline geïsoleerd, een essentiële behandeling voor type 1-diabetes en gebruikt bij type 2-diabetes wanneer de ziekte niet voldoende onder controle kan worden gehouden met orale geneesmiddelen.
De ontdekking van insuline leidde tot de erkenning van twee vormen van diabetes: type 1-diabetes, een auto-immuunziekte waarbij de meeste bètacellen vernietigd zijn en de persoon vanaf het moment van de diagnose insuline-afhankelijk is; en type 2-diabetes, waarbij er een verhoogde insulineresistentie is en de pancreasbètacellen niet in staat zijn voldoende insuline te produceren om te compenseren.
In 1956 werd het eerste orale hypoglykemische middel, tolbutamide, een sulfonylureum, gebruikt om diabetes type 2 onder controle te houden, en later werden de langwerkende sulfonylureummiddelen glibenclamide en biguanidines zoals metformine op de markt gebracht. Maar na verloop van tijd werd verlies van glykemische controle duidelijk bij een aanzienlijk percentage van de patiënten die met deze geneesmiddelen werden behandeld.
Prevalentie
In veel ontwikkelingslanden en pas geïndustrialiseerde landen heeft diabetes epidemische proporties bereikt. In 1995 werd wereldwijd bij 118 miljoen volwassenen diabetes vastgesteld en verwacht wordt dat dit aantal tegen 2010 tot 220 miljoen zal stijgen. Deze dramatische toename zal te wijten zijn aan type 2-diabetes als gevolg van oorzaken die in verband worden gebracht met de toegenomen levensduur en de niveaus van zwaarlijvigheid en gebrek aan lichaamsbeweging die in de samenleving van de toekomst worden verwacht. Hoewel de diagnose van diabetes type 2 gewoonlijk laat in het leven wordt gesteld, blijkt uit recente rapporten dat deze ziekte op steeds jongere leeftijd voorkomt.
Diabetes type 2 is een ernstig en veel voorkomend probleem dat 2 miljoen mensen in Spanje treft, van wie slechts de helft wordt gediagnosticeerd.
De totale prevalentie van diabetici wordt geschat op 5,5%, van wie 46% mannen en 51% vrouwen zijn. Type 2-diabetes komt het meest voor bij ouderen en wordt geschat op 15-30 patiënten per 10.000 inwoners per jaar.
Etiologie en diagnose
Type 2-diabetes wordt gekenmerkt door twee belangrijke metabolische defecten: insulineresistentie van de doelweefsels en een abnormale pancreasbetacelfunctie die leidt tot progressieve disfunctie en hyperglykemie en die kostbare microvasculaire en macrovasculaire complicaties op lange termijn veroorzaakt.
De persoonlijke en economische last van diabetes type 2 verminderen, de glykemie onder controle houden en de ziekteprogressie vertragen om complicaties te voorkomen.
Diabetes type 2 wordt meestal na de leeftijd van 40 jaar gediagnosticeerd en is een progressieve stofwisselingsstoornis met een traag en sluipend begin. Bij niet-diabetici worden normale bloedglucoseconcentraties gehandhaafd door de interactie tussen circulerende stofwisselingshormonen die betrokken zijn bij het glucosemetabolisme, zoals insuline, en cellulaire eiwitten die betrokken zijn bij de vertaling van insulinesignalen en de opname en verwijdering van glucose. Doelorganen in dit proces zijn de lever, de skeletspieren en het vetweefsel, die alle van cruciaal belang zijn om de bloedglucoseconcentraties op relatief constante waarden te houden. Endogene insuline wordt afgescheiden door de pancreas-bètacel en werkt via specifieke cellulaire receptoren die zich binnen het plasmamembraan bevinden. Veranderingen in de configuratie van insulinereceptoren activeren post-receptorroutes die resulteren in een keten van gebeurtenissen die het intracellulaire metabolisme van glucose, vetzuren en aminozuren regelen.
Type 2-diabetes wordt gekenmerkt door een combinatie van twee onderliggende pathofysiologische defecten: verhoogde insulineresistentie en progressieve bètaceldisfunctie.
Bij type 2-diabetes vertonen de belangrijke plaatsen waar glucose wordt gebruikt (vetweefsel, lever en skeletspieren) een verminderde biologische respons op normale circulerende insulineconcentraties. Deze insulineresistentie is een defect dat kan leiden tot het ontstaan van hyperglykemie en diabetes type 2. Om deze insulineresistentie te overwinnen, reageren de pancreas-bètacellen met een compenserende toename van de insulinesecretie (hyperinsulinemie), waarbij de bloedglucoseconcentraties stabiel blijven. Maar bij mensen met een genetische predispositie kunnen de pancreasbètacellen niet onbeperkt voldoende insuline produceren om de toenemende insulineresistentie te compenseren, wat resulteert in een relatief insulinetekort dat leidt tot een verhoogde glucosewaarde en een verminderde glucosetolerantie. Handhaving van de insulineresistentie in combinatie met disfunctie van de pancreas-bètacellen veroorzaakt een verder insulinetekort en verergert de hyperglykemie, wat leidt tot de progressieve ontwikkeling van type 2-diabetes.

Glykemische controle
Insulineresistentie is een van de grootste bedreigingen voor de gezondheid in het derde millennium.
Een strikte glykemische controle is geassocieerd met een vermindering van het risico op microvasculaire complicaties. Dit blijkt uit de langetermijnresultaten van de Diabetes Control and Complications Trial (DCCT) bij type 1-diabetes, de United Kingdom Prospective Diabetes Study (UKPDS), en de Japanse Kumamoto Study bij type 2-diabetes. Het therapeutische doel moet zijn een zo laag mogelijke bloedglucoseconcentratie te bereiken zonder hypoglykemie of andere bijwerkingen.
De recente komst van orale antidiabetica en insulineanalogen is een belangrijke vooruitgang bij het bereiken van een betere algehele glykemische controle, evenals de vooruitgang in de bloedglucosecontroletechnologie, waardoor patiënten een betere zelfcontrole hebben, terwijl de toedieningssystemen voor insuline een betere therapietrouw hebben vergemakkelijkt.
Type 2-diabetes wordt ten onrechte beschouwd als een “milde” ziekte omdat er geen duidelijke symptomen zijn, maar door de complicaties die het kan veroorzaken, wordt geschat dat 75% van de patiënten voortijdig kan sterven.
De belangrijkste complicaties als gevolg van de ziekte zijn beroerte, neuropathie, perifere vaatziekten, retinopathie, hart- en vaatziekten en nefropathie.
De ideale behandeling voor diabetes type 2 moet een belangrijke bijdrage leveren aan de ziektebeheersing, gericht tegen de hoofdoorzaken van de aandoening: insulineresistentie en bètaceldisfunctie. De ideale behandeling moet zorgen voor een gehandhaafde glykemische controle en een vermindering van de microvasculaire complicaties door de insulineresistentie te verminderen en de bètacelfunctie te behouden. Een dergelijke behandeling kan ook de progressie van diabetes type 2 vertragen en zo de gevolgen voor de patiënt en de gezondheidszorg verminderen.

Therapeutische opties
Het algemene doel van de behandeling van patiënten met diabetes is een zo laag mogelijke bloedglucosespiegel te bereiken zonder het risico van hypoglykemie te verhogen.
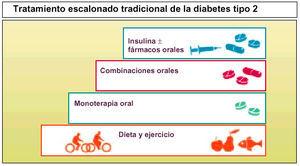
De initiële behandeling van type 2 diabetes is gewoonlijk gebaseerd op dieetcontrole, gewichtsvermindering en lichaamsbeweging, hoewel deze op de lange termijn niet voldoende zijn.
De behandeling van een patiënt met diabetes type 2 verloopt volgens een stapsgewijze strategie, te beginnen met een orale behandeling met geneesmiddelen, gewoonlijk met metformine of sulfonylureum voor patiënten zonder obesitas.
Als orale monotherapie niet voldoende is, moeten orale combinaties worden gebruikt, en als deze middelen niet worden verdragen, moet met parenterale behandeling met insuline worden begonnen.
Sulfonylureumderivaten
Ze zijn de meest voorgeschreven orale antidiabetica in Spanje. Zij stimuleren de insulinesecretie door de bètacellen van de alvleesklier, waardoor extra insuline wordt geleverd om de glucose-opname door de doelcellen te vergemakkelijken.
Sulfonylureumderivaten behandelen alleen een insulinetekort, maar kunnen de stimulering niet voor onbepaalde tijd handhaven, aangezien de achteruitgang van de bètacellen deel uitmaakt van de natuurlijke progressie van de ziekte. 50-60% van de patiënten reageert aanvankelijk positief op sulfonylureum, maar desondanks treedt met een frequentie van 7% secundair falen van ziektecontrole op. Men is het erover eens dat de oorzaak van het falen van sulfonylureas een afname van de bètacelfunctie is, en er is geconstateerd dat zij de achteruitgang van de bètacel zelfs kunnen versnellen, zodat dit geneesmiddel niet geschikt is voor patiënten met een ernstig verminderde bètacelfunctie en het ook niet geschikt is voor zwaarlijvige patiënten.
Bij 20-30% van de met sulfonylureum behandelde patiënten treedt een hypoglykemie op.
Metformine
Het behoort tot de klasse van de biguanidines. Het werkt door de leverglucoseproductie te verminderen, hoewel het ook perifeer kan werken om de insulinegevoeligheid te verbeteren, maar slechts minimaal.
Dit geneesmiddel wordt over het algemeen toegediend aan zwaarlijvige patiënten, omdat het geassocieerd wordt met minder gewichtstoename dan andere middelen.
Metformine veroorzaakt gastro-intestinale bijwerkingen bij 20-30% van de patiënten, en is gecontra-indiceerd bij nierdisfunctie, hartfalen, myocardinfarct, ademhalings- of leverinsufficiëntie.
Acarbose
Het is een alpha-glucosidaseremmer en werkt door de hydrolyse van complexe koolhydraten in de darm te vertragen, waardoor de absorptie ervan wordt vertraagd. Het heeft geen direct effect op de insulinesecretie of insulineresistentie. Acarbose heeft een beperkte werkzaamheid in vergelijking met andere orale antidiabetica.
Orale combinatietherapie
Combinatietherapie moet worden gestart zodra een betere controle vereist is. In Spanje worden zelden gecombineerde orale antidiabetica gebruikt; de combinatie van sulfonylureum met alfaglucosideremmers wordt het meest gebruikt, gevolgd door sulfonylureum metformine.
Rosiglitazon
Dit is een nieuw geneesmiddel dat de insulineresistentie verbetert en de bèta-pancreatische celfunctie in stand houdt, waardoor een betere glykemische controle op duurzame basis wordt verkregen. Dit geneesmiddel kan de progressie van type 2 diabetes vertragen en uiteindelijk diabetes-gerelateerde complicaties verminderen. Bovendien heeft het een goed veiligheidsprofiel, wordt het goed verdragen en kent het weinig geneesmiddeleninteracties.
Het wordt eenmaal daags toegediend, wat bijdraagt tot de therapietrouw. Kortom, rosiglitazon voldoet aan de fundamentele behoeften voor de behandeling van type 2 diabetes.
Rosiglitazon heeft een goed veiligheidsprofiel, wordt goed verdragen en kent weinig interacties tussen geneesmiddelen.